第八章 心脏及外周血管
第一节 心脏检查
心脏位于胸腔的正中偏左,上与大血管相连,下面位于横膈上,两侧紧靠肺脏,表面边缘部为肺组织所遮盖。心脏由左右心房和左右心室所组成,右心室位于心脏的前表面,左心室组成心脏的左表面、膈面及前表面的一部分。左心室的右下方称心尖,右心房组成心脏的右面表面及右后表面的一部分,左心房组成心脏的左下方称心尖。右心房组成心脏的右前表面及右后表面的一部分,左心房组成心脏的左后表面及左前表面的一小部分。
心脏检查时,应根据病情,让病人采取平位、半 位或坐位。病人两肢自然平放或下垂于躯干的两侧,身体勿左右倾斜以免影响心脏的位置。
一、视诊
(一)心前区隆起
正常人胸部两侧大致是对称的。心前区隆起多见于儿童期即已患心脏病且心脏显著增大者(常为右心室肥厚),如先天性心脏病或风湿性心脏病。由于该时,胸壁骨骼尚在发育阶段,受增大心脏的影响,可使心前区隆起。成人有大量心包积液时,心前区可显饱满。
(二)心尖搏动
心脏收缩时,心尖向胸壁冲击可引起局部胸壁向外搏动,称为心尖搏动。正常成人,心尖搏动一般位于第五肋间,左锁骨中线内0.5~1.0cm处,距前正中线7.0~9.0cm。搏动范围相当于一个钟式听诊器胸件的面积(直径约2.0~2.5cm)。有一部分正常人的心尖搏动看不见。观察心尖搏动时应注意其位置、范围、强弱、节律等有无异常。
1.心尖搏动位置的改变
正常心尖搏动的位置受人体体形、年龄、体位、呼吸等因素的影响。如超力型的人,心脏呈横置位,心尖搏动位置可上移至第四肋间,距前正中线较远。无力型的人心脏呈悬垂型,心尖搏动位置可下移至第六肋间,距前正中线亦较近。婴儿与儿童心脏体积与胸廓容积之比,较成人为大,心脏近于横位,心尖搏动可能在第四肋间,左锁骨中线之外。体位对心尖搏动位置的影响较大, 位时,心尖搏动可较坐位高一肋间。右侧 时,心尖搏动向右移1.0~2.5cm。左侧时,向左移2~3cm。深吸气时,因膈肌下降,心尖搏动可下移至第六肋间。深呼气时,膈肌上升,心尖搏动则向上移。
引起心尖搏动移位的病理因素有:
(1)心脏疾病 左心室增大时,心尖搏动向左下方移位;右心室增大时,左心室被推向左后,心尖搏动向左移们;先天性右位心时,心尖搏动位于胸部右侧相应部们。
(2)胸部疾病 凡能使纵膈及气管移位的疾病均可引起心脏及心尖搏动移位。如右侧气胸或大量胸腔积液可使心尖搏动向左侧移位。严重肺及胸膜纤维化,或有阻塞性肺不张时,均可使心脏向患侧移位。脊柱或胸廓畸形也可影响心尖搏动的移位。
(3)腹部疾病 腹腔内大量腹水、巨大肿瘤、妊娠或气腹治疗时,因腹压增加均可使横膈上移,心尖搏动向左上方移位。
2.心尖搏动强弱及范围的变化
心尖搏动强弱与胸壁的厚薄有关。肥胖者胸壁厚,搏动较弱;瘦弱者胸壁薄,搏动较强,范围亦较大。剧烈运动、精神紧张、发热、甲状腺机能亢进时,心尖搏动常增强。左心室肥大时,心尖搏动增强有力而明显。心肌炎、重度心力衰竭时心尖搏动可减弱并减弱弥散。心包积液,左侧气胸、胸腔积液或肺气肿时、心脏与前胸壁的距离增加,心尖搏动常减弱,甚至消失。
正常心脏收缩时,心尖向胸壁冲击可引起局部 胸壁的向前搏动。粘连性心包炎与其周围组织有广泛粘连,或右心室明显增大者,心脏收缩时心尖部可出现内陷称为凹缩性搏动或负性搏动。
3.其它部位的搏动
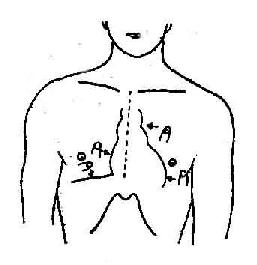
右侧第二肋间及胸骨上窝的搏动,多为升主动脉或主动脉的搏动,可见于主动脉扩张或主动脉瘤。右心室增大时,在胸骨左缘第三、四肋间可见有较明显的搏动。上腹部的搏动多为右心室搏动,见于肺气肿心脏悬垂位时,当肺心病伴右心室增大时,该处搏更为明显有力,上腹部搏动,应与右心室搏动鉴别,方法即让病人深吸气,若上腹部的搏动加强,则为右心室的搏动;若是减弱,则为腹主动脉的搏动。胸骨左缘第二肋间的搏动可见于肺动脉扩张、肺动脉高压等。
二、触诊
心脏触诊检查,除可证实视诊的结果外,还可发现视诊未发现的体征。检查时,病人最好采取平卧位,以免因体位影响心尖搏动的位置。医生通常以全手掌、手掌尺侧或指尖触诊。心脏触诊的部位,除心尖部外,应依次检查心前区、胸骨两旁及上腹部。当触及任何搏动时,均应注意搏动的位置、范围、强度及时间等。
(一)心前区搏动
触诊法检查心尖搏动可进一步准确地证实视诊所发现的心尖搏动及其它搏动情况。心尖搏动冲击手脂的时间标志着心室收缩期的开始,因此临床上常用以确定心动周围的收缩期或舒张期,以判断心音、心脏杂音及细震颤出现于心动周围的时期。
1.心尖部治举性冲动
心尖部抬举性冲动乃是一种徐缓、强有力的局限性心尖搏动,将手指尖端稍用力地按在心尖处,心脏收缩时,即将手指端抬起片刻,此被认为是左心室肥厚的一个特征性体征。左室肥厚无增大者,抬举性冲动见于锁骨中线内,伴有左室扩大者,则向左下移位,可见于特发性肥厚性主动脉瓣下狭窄、主动脉瓣关闭不全。
2.心前区抬举性冲动(胸骨左缘抬举性冲动)
此乃在胸骨体下段及其左缘肋间隙近肋软骨处,当心脏收缩时出现一个强有力而较持久的搏动,主要由于肥厚的右心室壁由前向右移动,搏动冲击胸壁所致,。检查方法:医生可握拳以小鱼际或直接以手指放在上述区域,心脏收缩时使手的接触部分抬起片刻。此是右心室肥厚的可靠体征,可见于房间隔缺损。
抬举性冲动应与高动力状态的冲动相鉴别。高动力状态的冲动振幅虽大,但持续时间较短,抬举力不大,与抬举性冲动不同。可见于左向右分流的先天性心脏病右心室容量负荷过度、高度贫血、甲状腺机能亢进等。
3.震荡(shock)
震荡是用手指触知的一种短促的拍击感。舒张期震荡位于胸骨左缘第二肋间者,提示主动脉瓣区第二心音亢进,位于胸骨左缘第二肋间者,则提示肺动脉瓣区第二心音亢进;心尖部收缩期震荡提示第一心音亢进;心尖部或其内侧舒张期震荡提示舒张期奔马律、第三心音亢进或二尖瓣开放拍击音。
(二)细震颤(震颤thril)
也称猫喘。是由于触知的一种微细的颤动感,为器质性心血管疾病的特征性体征之一。发生原因:当血液流经一个口径狭窄的部位(瓣膜口或缺损口),至较宽广的部位时发生涡流,使瓣膜、心壁或血管壁产生振动而传至胸壁所致。细震颤的强弱与血流速度、狭窄程度及两室腔间的压力差大小有关,一般血流速度越快,瓣膜狭窄程度越重,压力差越大,则细震颤越强。当狭窄极其严重,血流通过极少时,细震颤可消失。另外,胸壁越薄,则累震颤越易触及。
触诊所发现的细震颤,相当于听诊所发现的杂音。临床上,能触及细震颤者则往往可听到杂音,如听不见杂音则应怀疑是否触及细震颤,但有杂音存在不一定都能触及细震颤,因听觉对频率较高的声波较敏感、而触觉则对频率较低者为敏感。如发生声波频率较高,超过触诊可能触及的上限时,则可能听到杂音而不能触及细震颤。
按细震颤出现的时期,可分为收缩期,舒张期及连续性三种。其出现部位和临床意义见表8-1-1。
表8-1-1 心脏各种震颤的临床意义
| 时间 | 部位 | 疾病 | ||||||||||||||
| 收缩期 |
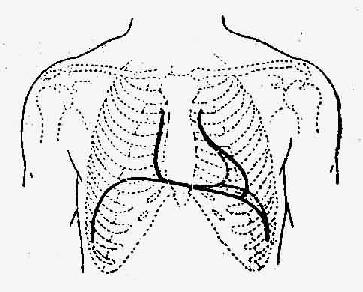
图8-1-1 心脏边界与肺脏重叠关系示意图
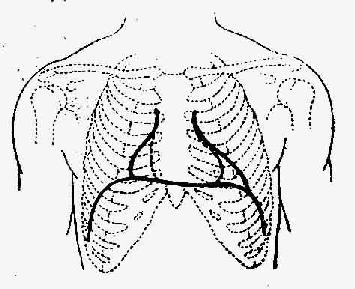
图8-1-2 心脏的绝对浊音界和相对浊音界示意图 (一)叩诊方法 叩诊时,病人应采取仰卧或坐位,姿势要端正,以避免因体位而影响心脏叩诊的准确性。一般常用指指叩诊法,将左手中指横置于肋间,也可与肋间垂直(图8-1-3)。叩诊应依一定顺序进行。心左界的叩诊法:一般可自下而上,自外而内。先触及心尖搏动,在心尖搏动外2~3cm处,由外向内沿肋间进行叩诊。心尖搏动不清楚者,可从左腋前线第五肋间处开始叩诊,依次按肋间上移,叩诊每一肋间的清音变浊音并作记号,直至第二肋间。连接各肋间的记号,即为心浊音界的左界。然后左侧可自上而下,或自下而上从肝浊音界的上一肋间开始自外而内,依次按肋间上移至第二肋间,叩出每个肋间由清音变浊音处,并做上记号,连接各肋间的记号,即为心浊音界的右界。再用硬尺平放于胸骨上(不能用软尺斜放或随胸壁的曲度而屈转测量),测出各肋间的浊音界距前正中线的距离,并记录之。
图8-1-3 叩诊心脏浊音界时板指的位置 (二)正常心浊音界(相对浊音界) 正常人心浊音界随年龄、体型而异。一般左心界在第二肋间几乎与胸骨左缘相合,距前正中线约23;第二肋间距前正中线约3.5~4.5cm,此处相当于心腰部,如超出此范围则表示心腰部扩大;第四肋间距前正中线约5~6cm;第五肋间距前正中线约7~9cm,正常不超过锁骨中线(正常成人前正中线至左锁骨中线的距离为8~10cm)。心右浊音界相当于胸骨右缘、正常人心脏左、右相对浊音界至前正中线的平均距离见表8-1-2 表功-1-2 正常心脏相对浊音界
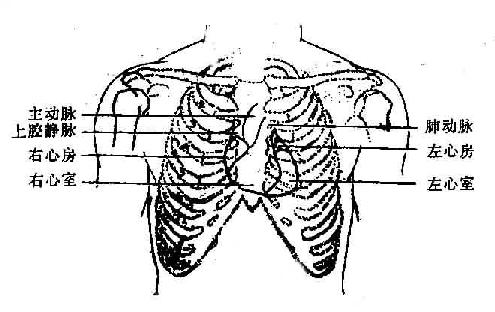
(记录时应注明锁骨中线距前正中线的cm数) 心界的组成部分 心左界起自至第二肋间处相当于肺动脉段;向左下延伸至第三肋间处,相当于左心房的心耳部;再向下一肋间则为左心室。心右界起自右第一肋间相当于上腔静脉;向下一肋间延伸除心尖部分为左心室外,余均为右心室组成,心上界相当于第三肋间下缘的水平。第一、二肋间水平的胸骨部分浊音区称为心底部浊音区,相当于大血管投射在胸壁上的范围。主动脉结与左心室缘之间的轻度凹陷部分称为心腰部。(图8-1-4)。
图8-1-4 心脏各部在胸壁的投射 (三)心浊音界的改变及其意义 心浊音界的大小、形态、位置可受多种因素的影响而改变。除由于心脏各房室肥厚或扩大而出现不同部位的心浊音界增大外,附近脏器、组织如肺脏、纵膈、胸腔等病变也可引起心浊音界的改变。 1.心浊音界增大 (1)心浊音界向左下增大 左心室增大时,心左浊音界常向左下增大,使心浊音界呈靴形,称为主动脉型,可见于主动脉瓣狭窄或关闭不全,高血压病等(图8-1-5)
图8-1-5 主动脉瓣关闭不全心脏浊音界示意图 (注意,心腰部不膨出,外形如靴形) (2)心浊音界向左增大 右心室增大时,除心右浊音界可增大外,由于心脏沿长轴作顺钟向转动,故左侧心浊音界增大更为显著。 (3)心腰部浊音界向左增大 左心房显著扩大时,胸骨左缝第三肋间心浊音界增大,可见于较重的二尖瓣狭窄。本病除在左心房扩大外常伴有肺动脉扩张及右心室肥厚,心浊音界外形呈梨形,称二尖瓣型(图8-1-6)。 (4)心底部浊音界增大 主动脉扩张、主动脉瘤、纵膈肿瘤及心包大量积液时,心底部浊音区增宽。 (5)双侧心浊音界增大 常见于全心衰竭、心肌炎、心肌病及心包积液等。心包积液时,相对浊音界与绝对浊音界等同;心浊音界并随体位改变而变化。坐位时,心浊音区呈三角烧瓶形;仰卧时,心底浊音区明显增宽(图8-1-7)。
图8-1-6 二尖瓣狭窄的心脏浊音界示意图 (注意心腰部膨出,外形如梨形)
图8-1-7 心包积液的心脏浊音界示意图 (注意外形如三角烧瓷) 2.心浊音界缩小或消失 心包积气、左侧气胸、肺气肿等可使心浊音界显著缩小或消失。 3.心浊音界位置的改变 心脏位置移位可影响心浊音界变化,原因与心尖搏动移位的原因基本相同。 心浊音界向病侧移位 如肺不张、肺组织纤维化及胸膜粘连增厚等。 心浊音界向健侧移位 如一侧胸腔积液、气胸。 心浊音界向左上移位 当腹内压力升高时,因横膈位置抬高可将心脏推向左上方,如腹水、腹内巨大肿瘤、妊娠等。 四、听诊 听诊是诊断心脏疾病重要的检查方法之一。心音、心律等的变化往往是心脏疾病最早出现的体征。例如风湿性心脏病二尖瓣狭窄,心尖部的隆隆性舒张期杂音常出现在心电图、X线变化以前,故在听诊是能发现心尖部的隆隆性舒张期杂音;基本上即可诊断二尖瓣狭窄。由于心脏病的听诊,有的一时不易掌握,所以必须在学习过程中,反复实践,以期准确而熟练地掌握听诊。 心脏瓣膜体表位置及听诊区 心脏各瓣膜所产生的音响常沿血流的方向传导到前胸壁的不同部位。因此,听诊时瓣膜杂音最清晰的部位并不是该瓣膜的解剖投影部位(瓣膜体表位置),故将此杂音的最响部位称为该瓣膜的听诊区(图8-1-8)。临床上各瓣膜听诊区为:
图8-1-8 心脏各瓣膜在胸壁上的投影点及其听诊部位 1.二尖瓣听诊区 正常在心尖部,即左锁骨中线内侧第五肋间处。心脏扩大时,则以心尖搏动最强点为二尖瓣听诊区。该处所听到的杂音常反映二尖瓣的病变。 2.主动脉瓣听诊区 有两个听诊区,即胸骨右缘第二肋间隙及胸骨左缘第三、四肋间处,后者通常称为主动脉瓣第二听诊区。主动脉瓣关闭不全的早期舒张期杂音常在主动脉第二听诊区最响亮。 3.肺动脉瓣听诊区 在胸骨左缘第二肋间,由肺动脉瓣病变所产生的杂音在该处听得最清楚。 4.三尖瓣听诊区 在胸骨下靠近剑突,稍偏右或稍偏左处。 (二)听诊方法与顺序 根据病人情况,让病人采取仰卧或坐位,必要时可嘱病人变换体位进行心脏听诊检查。例如疑有二尖瓣狭窄时,让病人向左侧卧位,听诊心尖部的杂音可更清楚。病人呼吸应平静自如,有时亦可让病人充分呼气后,屏气进行听诊,以排除呼吸音对心音的干扰及呼吸对心脏的影响,听诊顺序一般常开始于二尖瓣听诊区,因该瓣是后天性瓣膜病的最好发部位。随之沿逆时钟方向依次检查肺动脉瓣听诊区、主动脉瓣区、主动脉瓣第二听诊区、三尖瓣听诊区,以养成一定的听诊顺序避免遗漏。对疑有心脏病的病人除在上述各个瓣膜听诊区进行听诊处,还应在心前区、颈部、腋下等处进行听诊,以便及时发现心血管疾病的异常体征。 (三)听诊内容 听诊内容包括心率、心律、心音、杂音及心包摩擦音等 1.心率与心律 正常心律激动发自窦房结,节律规则。成人心率每分钟60~100次。成人窦性心律频率若每分钟心率少于60次称为窦性心动过缓,超过100次者称为窦性心动过速。常见的异常心律有以下几种: (1)慢而规则的心律 ①窦性心动过缓(sinus bradycardia)心脏活动仍受窦房结控制,节律规则,但频率慢,每分钟少于60次。可见于运动员或强体力劳动者。病理情况下,常由于迷走神经兴奋性加强,如黄疸、颅内压增高等。其它可见于冠状动脉硬化性心脏病或应用洋地黄、心得安、利血平等药物后。 ②房室传导阻淀(aurcuo-ventricular block,AVB)完全性及不完全性(2:14:1)房室传导阻滞时,激动从心房下传到心室过程中发生障碍,完全或部分不能通过,均可出现慢而规则的心律。完全性房室传导阻滞的心室率常少于40次/min,心尖部第一心音的强度可有改变。多见于洋地黄、奎尼丁药物中毒、各种心肌炎及冠状动脉硬化性心脏病等。 (2)快而规则的心律 ①窦性心动过速(sinus tachycardia)心脏活动仍爱窦房结控制,但心率增快,每分钟在100~150次之间,常逐渐增快,逐渐减慢。其原因多为迷走神经张力减少,或交感神经兴奋性增高所致。正常人见于运动或情绪激昂时,病理情况下,见于发热、贫血、甲状腺机能亢进、心肌炎、心力衰竭等。 ②阵发性心动过速(paroxysmal tachycardia)是一种阵发性、规则而快速的异位心律。心率每分钟160~200次,常突然起始、突然终止。根据发生的部位分室上性与室性心动过速。多因折返机制或自律性增强引起,室上性心动过速多发生在无器质性心脏病者,但在器质性心脏病中也较常见;而室性心动过速多见于严重心脏病或药物中毒。室上性心动过速的心律绝对规则,兴奋迷走神经(例如压迫颈动脉窦、压迫眼球等)可使心律恢复正常;而室性心动过速的心律常不规则,第一心音强度时强时弱,常有变化。 ③心房扑动(auricular fluttcr)为一种较少见的规则而快速的异位心律,心室率每分钟150次左右(固定的2:1房室比例)。但心房扑动多为暂时性,常易转变为心房纤颤而出现不规则的心律。可见于风湿性?, http://www.100md.com |