第十四节 先天性心脏病
先天性心脏病(congenital heart disease)是指胚胎时期心和大血管发育异常,又称先天性心脏畸形。先天性心脏病是新生儿和儿童时期(特别是4岁以下的儿童)最常见的心脏病。其病因和发病机制尚未完全明了,一般认为主要由于胚胎早期(妊娠5~8周,亦即胚胎心脏发育的最重要时期)母体内存在某些有害因素(如病毒感染等),影响了心脏的正常发育所致。有些先天性心脏病可能与遗传因素有一定关系。
由于胚胎的心脏发育过程和结构比较复杂,故先天性心血管发育畸形的种类较多。常见类型如表8-1:
表8-1 先天性心血管发育畸形的常见类型
类 型 | 占先天性心脏病的百分率 |
| 非紫绀型 | |
室间隔缺损 | 25%~30% |
动脉导管开放 | 17%~20% |
房间隔缺损 | 10%~15% |
| 紫绀型 | |
法乐四联症 | 8%~15% |
大血管移位 | 8%~10% |
| 其他类型 | |
主动脉缩窄 | 5%~7% |
肺动脉狭窄 | 5%~7% |
主动脉口狭窄 | 4%~5% |
此外,二腔心及三腔心、永存动脉干、双主动脉弓、二尖瓣及三尖瓣发育不全、左冠状动脉起源于肺动脉等均属少见。
一、二腔心及三腔心
二腔心和三腔心是房间隔和(或)室间隔未发育的结果。房、室间隔完全未发育即形成一房一室的二腔心。房间隔或室间隔之一未发育者即成三腔心(一房两室或两房一室)。此类心脏畸形由于动脉血与静脉血完全混合,患儿出生即出现紫绀,不久死亡。
二 、房间隔缺损
胚胎发育第5周,自原始总心房的左、右两部分之间长出第一隔膜(第一房间隔),从后上向下生长,使两个心房之间仍然开着的部分(称为第一房间孔)逐渐狭窄,并继续向下生长,与心室间隔的心内膜垫愈合而完全封闭。但在第一房间孔完全封闭之前,第一房间隔上部裂开,形成第二房间孔。
胚胎发育第6周,在第一房间隔的右侧长出第二个隔膜(第二房间隔),向前生长一段,正好把第二房间孔像侧幕一样盖住,但从右向左方向的血流仍可通过。第一和第二房间隔构成的通道即为卵圆孔。出生后肺张开,大量血液从肺静脉进入左心房,产生从左心房向右心房的压差,使第一房间隔上部向第二房间隔靠拢,其后通常与之愈合。约25%的幼儿及儿童解剖学上卵圆孔保持开放,但由于左心房的压高于右心房,因此是封闭着的。
1.第二房间隔缺损 为卵圆窝内的一个或多个缺口(亦称为卵圆窝缺损),最大者为整个卵圆窝缺损。其发生是由于第一房间隔上部正常形成第二房间孔的生理性裂缝发生在错误的位置或者太大时,则不能被第二房间隔盖住,结果导致有缺陷的第二房间孔存留。因此,实际上并非第二房间隔缺损,而是第一房间隔中的第二房间孔缺损。
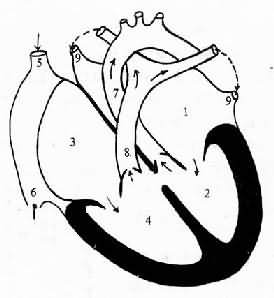
出生后由于肺血流量增多,使左心房压力增高而导致左心房向右心房分流(图8-45)。患者无紫绀。缺损较大者,右心因容量负荷增加而导致右心室肥大和肺动脉高压。严重者可引起继发逆向分流(右心房向左心房分流)而导致紫绀。
图8-45 心房间隔缺损模式图
1.上腔静脉 2.下腔静脉 3.右心房 4.右心室 5.肺静脉 6.左心房 7.左心室 8.肺动脉 9.主动脉
2.第一房间隔缺损 是指孤立的第一房间孔及第一房间隔缺损,是心房间隔在房室瓣水平上的部分缺如。孤立的第一房间缺损是由于第一房间隔生长障碍所致,心内膜垫并不参与。然而,大多数病例往往并发房室管的心内膜垫愈合不全或不愈合,因此,二尖瓣、三尖瓣及室间隔完整者极为少见(可有部分性或完全性房室管永存)。
孤立性第一房间隔缺损时血液动力障碍与第二房间孔缺损相似,预后较好。若合并心内膜垫缺损时,除在心房水平上左心向右心分流外,可有二尖瓣和(或)三尖瓣关闭不全,以及在心室水平上的左心向右心分流。
三、室间隔缺损
胚胎发育第6周,在左、右心室之间有一个肌性间隔(室间隔)自下而上生长。其初,其上缘与两个心内膜垫之间还留着一个两心室之间的联系(室间孔)。至第8周则关闭,同时发生心室间隔膜样部。组成心室间隔的各种成分的生长缺陷和(或)不能融合均可导致室间隔缺损。
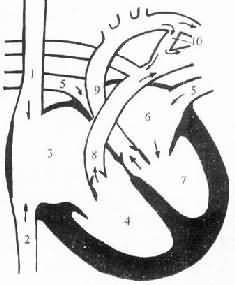
最常见的室间隔缺损是高位膜部缺损(图8-46),极少数病例室间隔肌部出现小孔状缺损。
图8-46 室间隔缺损模式图
1.左心房 2.左心室 3.右心房 4.右心室 5.上腔静脉 6.下腔静脉 7.主动脉 8.肺动脉 9.肺静脉
单独室间隔膜部缺损一般不大。在心室收缩期,左心室内压力高于右心室,部分血液分流到右心室内,右心室血液容量因而增加,输入肺循环的血液量也随之增多。这样,由肺静脉回流到左心的血量亦增加,最后可依次导致右心室、肺动脉、左心室、左心房的扩张和肥大。当缺损甚小时,向右心室分流的血液量虽然很少,但是血流通过狭窄的小孔却能发生较大的涡流,临床听诊可闻及明显的收缩期杂音。
四、Fallot四联症
Fallot四联症(tetralogy of Fallot )由Fallot(1888)首先描述。此种心脏畸形有4个特点:①肺动脉流出道狭窄;②室间隔膜部巨大缺损;③主动脉右移,骑跨于室间隔缺损上方;④右心室高度肥大及扩张(图8-47)。
图8-47 Fallot四联症模式图
肺动脉狭窄,室间隔膜样部巨大缺损,主动脉右移并骑跨在室间隔上方,右心室高度肥大及心腔扩张
这种畸形的发生是由于肺动脉肌性圆锥发育障碍伴有狭窄,室上嵴错位和圆锥肌与肌性室间隔不能融合,结果导致高位室间隔缺损,伴有膜部缺损。
肺动脉狭窄多见于肺动脉瓣口,较少见于肺动脉干和肺动脉圆锥部。右心室因血液输入肺受阻而发生代偿性肥大。
室间隔有巨大缺损,心收缩期,部分血液由左心室分流入右心室,以致右心室的血液容量增加,发生代偿性扩张和肥大。
此外,由于主动脉骑跨在室间隔缺损的上方,同时接受左、右心室的大量血液,结果发生管腔扩张和管壁增厚,肺动脉愈狭窄,右心室注入主动脉的血液量亦愈多,主动脉的扩张和肥厚也愈明显。增大的主动脉与狭窄的肺动脉形成鲜明的对比。少数患儿可合并其他心脏畸形,如主动脉位于右侧等。
临床上,患儿有明显紫绀,肺动脉狭窄的程度愈重,紫绀愈明显。这是因为肺动脉高度狭窄时,一方面促使右心室的静脉血更多地分流进入主动脉,另一方面是右心室的血液难以注入肺循环进行气体交换之故。X线检查,右心室高度肥大,肺由于血液输入量减少而显示肺纹理减少,肺野异常透明、清晰。
患儿一般能存活多年,少数可到成年是由于侧支循环的代偿作用。支气管动脉常出现代偿性扩张,肺动脉与支气管动脉之间的侧支循环使主动脉的血液可通过侧支进入肺而得到代偿。极少数病例合并动脉导管开放,扩张的动脉导管成为重要的侧支循环。本病可行手术治疗。
五、动脉导管开放
动脉导管是胎儿期连接肺动脉和主动脉的一条短的动脉管道,在出生时,导管的直径约为主动脉直径的一半,以后逐渐闭锁。生理性闭锁时间一般在出生时,或出生后半年左右,少数可迁延到一年后。
动脉导管开放(patent ductus arteriosus)是指导管完全未闭或仅一部分未闭(图8-48)。此种畸形可单独存在或与其他心脏畸形(房间隔缺损、室间隔缺损、肺动脉狭窄等)合并发生。单纯动脉导管开放时,由主动脉分流到肺动脉的血液量甚多。因为血液是从主动脉(动脉血)流入肺动脉,故患儿无紫绀。单纯动脉导管开放手术结扎可治愈。
图8-48 动脉导管未闭模式图
1.上腔静脉 2.下腔静脉 3.右心房 4.右心室 5.肺静脉6.左心房7.左心室 8.肺动脉 9.主动脉 10.动脉导管
六、主动脉缩窄
主动脉缩窄(coarctation of the aorta)为非紫绀型先天性心脏病中较常见的一种类型。本病分为幼年型及成人型:
1.幼年型 为动脉导管前的主动脉峡部狭窄。狭窄常较重,主动脉血液通过量减少。本型常合并动脉导管开放畸形,肺动脉内一部分静脉血液可经过开放的动脉导管注入降主动脉,因此,患者下肢动脉血液含氧量低,因而严重青紫,而上肢动脉血的含氧量则正常。婴儿出生后,若动脉导管发生闭锁,则不能存活。
2.成人型 为动脉导管后的主动脉峡部狭窄。狭窄程度一般较轻,一般动脉导管已闭锁。由于狭窄位于动脉导管闭合口的远侧,所以,胸主动脉与腹主动脉之间存在较高的压差。日久即出现代偿适应现象,表现为主动脉弓部的动脉分支(胸廓的动脉、乳房内动脉及其肋间支)均逐渐扩张并与降主动脉的分支(肋间动脉、腹壁深动脉等)之间发生侧支循环以保证下肢的血液供应。
七、大血管移位
大血管移位(transposition of the great vessels)是主动脉和肺动脉在胚胎发育转位过程中出现的异常,可分为纠正型和非纠正型两种。
1.纠正型 主动脉移位于前方,肺动脉移向后侧,两者前后平行排列。然而,通常伴有左右心室的相互移位。因此,主动脉仍出自左心室,肺动脉出自右心室。血液循环正常,患者无症状,可健康存活。
2.非纠正型主动脉与肺动脉互相交换位置,即主动脉出自右心室,而肺动脉出自左心室,主动脉位于肺动脉之右前侧,两者无正常形式的交叉,呈平行排列。右心室的血液不能注入肺进行气体交换,而由主动脉注入大循环中;左心室的血液则不能注入全身,而经肺动脉注入肺。非纠正型(又称完全型)大血管移位,在胚胎期,因有脐静脉,并有动脉导管的沟通,对胚胎发育无大影响。出生后,肺开始呼吸,患儿出现紫绀,若心脏无其他血液通路,出生后很快死亡。出生后尚能存活者,均有其他畸形合并存在,在大、小循环之间出现异常通路,如卵圆孔未闭、动脉导管开放、房间隔缺损和室间隔缺损等。这些异常通路可使部分血液发生混合,供给全身需要,维持生命。
, http://www.100md.com