婴幼儿及儿童期黄疸
http://www.100md.com
大众医药网
【概述】
黄疸或胆汁淤积(cholestasis)是体内胆红素潴留,血清胆红素增高,而使皮肤、粘膜和脑组织等其他组织染成黄色的一种临床征象。正常时血清总胆红素为4~17μmol/L,其中80%为未结合胆红素,或称间接胆红素,约8~13μmol/L,其余为结合胆红素,或称直接胆红素,约为0~4μmol/L。血清总胆红素超过17μmol/L即为高胆红素血症,一般若在17~34μmol/L,临床无明显黄疸,为隐性黄疸,超过34μmol/L则可见皮肤、粘膜黄染。
【发生机理】
1.正常胆红素代谢(图25-19)人体每日生成的胆红素(bilirubin)约80~85%是由血液中衰老红细胞的血红蛋白分解产生,其余少部分来自骨髓内未成熟的红细胞或其他组织中非血红蛋白的血红素酶类或细胞色素的少量分解而生成所谓"旁路性胆红素"(Shunt bilirubin)。正常人血中红细胞的寿命约100~120天,每天约1%红细胞衰老死亡,这些死亡的红细胞被吞噬细胞(主要在脾、肝及骨髓)所清除和分解。一般血红蛋白首先分出血红素(neme),当血红素在体内降解时,选择性的卟啉环的α-次甲基桥(=CH-)处被氧化断裂,变成直链四吡咯化合物,释出CO和铁而形成胆绿素(biliverdin),后者迅速被还原为未结合胆红素,其过程略如下列步骤:
, 百拇医药
血红蛋白一珠蛋白→血红素-CO,-Fe→胆绿素-2H→胆红素(未结合)在此过程中尚需参与多种酶的催化,如微粒体的血红素加氧酶(MHO)及可溶性的胆绿素还原酶,二者均需还原型辅酶Ⅱ(NADPH)参与。通常1g血红蛋白可释出胆红素约34mg。正常情况未结合胆红素可以通过肝细胞迅速从血浆中清除。未结合胆红素为脂溶性,在血循环中固定于血浆白蛋白上,成为胆红素-白蛋白复合体,二者联系较稳定,不能透过半透膜或细胞膜,不经肾小球滤过。当血液中有机阴离子增多或pH下降时,可成为未结合的游离胆红素,能透过细胞膜,进入含有丰富磷脂的神经细胞,引起核黄疸。新生儿高胆红素血症经光照后(蓝光或白光),未结合胆红素能转为E异构体,它能与血浆白蛋白联结,具有水溶性,而无神经毒性,可不必经过结合而排出,因之血中未结合胆红素下降。
肝细胞内胆红素的摄入、结合和排泄过程简述如下。
(1)肝细胞对胆红素的摄取:在血窦表面的肝细胞膜上有特异的受体部位,可以很快从血清中摄取未结合胆红素,使它通过肝细胞膜的微绒毛进入肝细胞浆内。在肝细胞内已知有两种色素受体蛋白,称为Y蛋白和乙蛋白,可以特异地结合包括胆红素在内的有机阴离子。实验证明:Y蛋白是肝、肾细胞所特有,以肝内较多,对胆红素结合力较强,是结合胆红素的主要蛋白,称第一受体;乙蛋白存在于肝细胞、小肠末端粘膜内,在心肌、脑等组织中也有少量,只有在体内胆红素过高时才与胆红素结合,称为第二受体。新生儿时期肝内缺乏或完全不存在Y和乙蛋白,随年龄增长才逐渐达正常水平。因此,新生儿尤其早产儿的未结合胆红素不能及时被摄入肝细胞而转化为结合胆红素,故常有短暂的高胆红素血症,称为新生儿生理性黄疸。
, 百拇医药
(2)肝细胞对胆红素的结合:未结合胆红素与受体蛋白结合后,被转送到细胞浆的光面内质网上,经其中一系列酶的作用(图25-20),主要是多种葡萄糖醛酸转移酶,能催化还原型辅酶Ⅱ(NADPH)分子中的葡萄糖醛酸基转移到胆红素的丙酸基上,形成胆红素葡萄糖醛酸苷(即结合胆红素),从而呈水溶性,而不能再透过细胞膜,但可透过毛细血管壁,通过胆管及肾脏排出体外。任何原因使肝细胞受损时均可导致酶缺乏,影响胆红素的转化。
(3)肝细胞对胆红素的运转和排泄:肝细胞把已生成的结合胆红素运转和排泄到毛细胆管,成为胆汁的主要成份之一。胆汁进入肠道后,结合胆红素经细菌等作用又转化为未结合胆红素,成为尿胆原及粪胆原,统称为尿胆素原,大部分尿胆素原氧化为粪胆素,使粪便成棕褐色,随粪便排出;一部分(10~20%)尿胆素原被肠道重吸收,再由肝脏转变为结合胆红素排入胆道,构成肠肝循环;还有小部分经门静脉入肝后,再经肝静脉和下腔静脉入体循环,最后由肾排出体外。
, 百拇医药
2.黄疸发生的原理 胆红素代谢过程中,任何一个环节的障碍均可发生黄疸。其原理一般属于下列几种:①胆红素产生过多,如先天或后天性溶血性疾病或骨髓未成熟红细胞破坏过多;②肝细胞对胆红素摄取、结合、运转、排泄的障碍,如肝细胞损害、酶系统活力减低或缺乏,及肝内胆汁淤积;③肝内肝外胆道阻塞,如先天性胆道闭锁或肝内、肝外肿
瘤压迫等。
3.黄疸的分类 黄疸的分类方法有多种,目前较合理的分类法是按照血液中增高的胆红素类型分为未结合胆红素增高性黄疸及结合胆红素增高性黄疸二型。临床上可根据黄疸发生的机理及产生黄疸的病变部位分类,大致可分为肝前性、肝细胞性及肝后性三类,为便于临床鉴别诊断,附表(表25-5)说明。
表25-5 黄疸的分类和发病机理
分类
发 病 机 理
, 百拇医药
临 床 疾 病
未结合胆红素增高性黄疸
肝前性黄疸
胆红素产生过多
①溶血性
溶血性黄疸(成熟红细胞破坏过多,如新生儿溶血病,遗传性球形细胞增多症,地中海贫血等)旁路性高胆红素血症(骨髓内未成熟红细胞破坏过多)
②非溶血性
肝性黄疸
①肝细胞对胆红素摄取的缺陷
先天性非溶血性黄疸,未结合胆红素增高型(Gilbert综合征轻型)
, 百拇医药
②肝细胞对胆红素结合作用的障碍
①先天性酶缺陷
先天性葡萄糖醛酸转移酶缺乏症(Crigler-Najjar综合征)Gilbert综合征重型
②酶发育不成熟
新生儿及未成熟儿生理性黄疸
③酶受到抑制
暂时性家族性高胆红素血症(Lucey-Driscoll综合征)
结合胆红素增高性黄疸
③肝细胞对胆红素运转及排泄障碍
①先天性
, 百拇医药
先天性非溶血性黄疸,结合胆红素增高I型(DubinJohnson综合征)先天性非溶血性黄疸,结合胆红素增高Ⅱ型(Rotor综合征)
②后天性
肝内胆汁淤积综合征(病毒、药物中毒等)肝炎(病毒性、中毒性)、胆汁性肝硬变,有些先天性代谢病等
肝后性黄疸
肝内或肝外胆道阻塞,结合胆红素返流入血液
先天性胆管闭锁、胆汁淤积综合征、胆总管囊肿等
(1)肝前性黄疸(图25-21):未结合胆红素产生过多,可由于先天性或后天性溶血,或虽非血液中红细胞溶血,而系骨髓内未成熟红细胞破坏过多。这类黄疸的发生是因未结合胆红素尚未进入肝细胞前在数量上增多,且远远超过了肝细胞的清除速率(正常肝细胞清除胆红素的能力可增加到7倍),故主要为滞留性黄疸。因溶血和贫血使肝功能减退,故随后可有小量结合胆红素(15%)返流入血循环。
, 百拇医药
(2)肝细胞性黄疸(图2522,图25-23):可因肝细胞对胆红素的摄取、结合、运转或排泄这几个环节中任何一个或几个发生障碍而引致黄疸。肝细胞不能有效地摄取未结合胆红素;或摄取功能正常,而由于酶缺乏或减少,均不能正常地形成结合胆红素。此时血循环中未结合胆红素增高(图25-22)。即使结合胆红素已经形成,若肝细胞运转或排泄胆红素发生障碍,则血循环中结合胆红素增高(图25-23)。有些肝实质疾病常兼有以上两种变化,血液中未结合与结合胆红素均见增高。

(3)肝后性黄疸(图25-24):主要因胆道系统障碍。胆红素产生及结合均可正常进行,由于胆道阻塞,结合胆红素不能排出而返流入血循环,血液内结合胆红素增高。因胆汁排泄不畅,长期淤积,约经数周后,可使肝细胞功能受损,从而影响未结合胆红素在肝细胞内的转化,因而又具有一些滞留性黄疸的表现。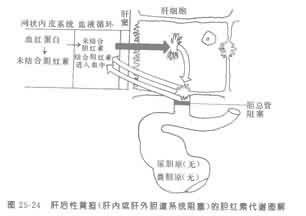
, http://www.100md.com
【黄疸疾病的临床鉴别】
(参阅表25-5)黄疸可发生于肝脏疾病或肝脏以外的疾病,发生于生后不同时期,可为暂时性或持续性。
1.属于肝前性黄疸的疾病
(1)溶血性高胆红素血症:①新生儿溶血病:即Rh和ABO系统血型不合所致溶血(详见新生儿疾病章);②新生儿败血症:因感染中毒而溶血,同时肝功能受损,酶活力减低,是发生黄疸的另一原因;③水溶性维生素K所致新生儿溶血,仅偶见,但值得注意;④输血时血型不合;⑤蚕豆病:由于葡萄糖-6-磷酸脱氢酶缺乏,食用蚕豆时可致严重溶血;⑥恶性疟疾;⑦自身免疫性溶血性贫血:可急剧发病,心脏扩大,发生心力衰竭及严重贫血,日久后发育迟缓,或可发生胆结石等;⑧蛇毒、蜂毒均可致严重急性溶血;⑨其他溶血性疾病:先天性红细胞膜、代谢酶或血红蛋白的遗传性缺陷等,如遗传性球形红细胞增多症、阵发性睡眠性血红蛋白尿、寒冷性血红蛋白尿、地中海贫血等。这几种病的贫血明显而黄疸较轻,因肝细胞尚未受损,对过多的胆红素可大部分清除。
, 百拇医药
(2)非溶血性胆红素产生过多:如旁路性高胆红素血症,由于骨髓内未成熟红细胞破坏过多,而血循环中红细胞并无溶血现象;见于造血系统功能紊乱,如恶性贫血、地中海贫血、先天性造血性卟啉血症。
2.属于肝性黄疸的疾病
(1)由于摄取功能障碍:①先天性非溶血性未结合胆红素增高症(Gilbert综合征轻型),多发生于年长儿,亦可于婴儿或儿童期发病,除有长期间歇性黄疸外,常无明显症状。苯巴比妥能减低血清胆红素至正常水平。②新生儿生理性黄疸。
(2)由于结合功能异常:
1)先天性酶缺乏病:①先天性非溶血性黄疸易伴发核黄疸(Grigler-Najjar综合征),分两型,Ⅰ型为隐性遗传,Ⅱ型为显性遗传,新生儿起病者往往伴有核黄疸,血内未结合胆红素增高(尤以Ⅰ型为显著),但无溶血现象。磺溴酞钠(BSP)试验正常。苯巴比妥可使Ⅱ型的胆红素浓度显著减低,但对Ⅰ型病人无效。②先天性非溶血性黄疸、未结合胆红素增高型(Gilbert综合征重型),由于肝细胞摄取未结合胆红素有障碍,以及肝细胞微粒体缺乏转移酶而使胆红素结合亦有障碍,因而未结合胆红素大量进入血液循环中。BSP试验正常。
, http://www.100md.com
2)酶发育不成熟的疾病:新生儿和未成熟儿的生理性黄疸是新生儿期最常见的非溶血性未结合高胆红素血症,其发病原因可能是多方面的,可由于摄取障碍亦可由于酶的不足。
3)酶受抑制的疾病:①暂时性家族性高胆红素血症(Lucey-Driscoll综合征)。病情严重。小儿出生后即发病,易出现核黄疸。由于母体内有抑制胆红素结合的物质,未结合胆红素显著增高。②哺乳性黄疸:母乳哺育可延长新生儿生理性黄疸,停母乳,高胆红素血症即恢复正常,可能与母乳中有抑制肝脏葡萄糖醛酰转移酶的3α-20β孕二醇,或与脂蛋白脂肪酶增高有关。
(3)由于运转及排泄功能异常:
1)先天性疾病:①先天性非溶血性结合胆红素增高I型(Dubin-Johnson综合征),由于结合胆红素在肝细胞微粒体中形成后,即遇到运转和排泄障碍,因而返流入血循环中。BSP试验在30分钟时正常,但在45分钟后出现高值,有助于鉴别诊断。苯巴比妥可有疗效。黄疸以青年期发病居多,也可能在儿童期发现。肝细胞有褐色素沉着,是一种先天性肝排泄功能障碍,有机阴离子排泄困难(包括胆红素、BSP等),只有胆酸盐能被排出,故无皮肤瘙痒,是一种隐性遗传病。②先天性非溶血性黄疸,结合胆红素增高Ⅱ型(Rotor综合征),与Dubin Johnson综合征相似,但肝细胞中无色素沉着。也有人认为除肝细胞运转排泄结合胆红素有障碍外,肝细胞摄取未结合胆红素也有些障碍。上述二型综合征可通过肝活检作出鉴别。③家族性肝内胆汁淤积性黄疸,多见于儿童期或青年期,亦可见于新生儿期。出现间歇发作性黄疸。BSP试验正常,血清碱性磷酸酶增高,胆固醇正常。病儿有严重瘙痒,吸收不良及佝偻病,其病因是胆酸代谢或运转方面有遗传性缺陷。④α1抗胰蛋白酶缺乏,可于新生儿期引起胆汁淤积性黄疸。是先天遗传性疾病。
, 百拇医药
2)后天性疾病:由于肝炎或药物(异烟肼、氯丙嗪、氯磺丙脲、甲基睾丸酮类药物等)所致肝内胆汁淤积性综合征。
(4)由于混合的发病原因:即肝细胞受损害,对胆红素的摄取、结合、运转、排泄均不良。可见于①病毒性肝炎;②各种感染中毒性肝炎;③胆汁性肝硬变;④肝细胞癌,可见于小婴儿,黄疸严重,肝肿大,表面不平,坚硬,常伴腹水;⑤中毒所致肝细胞损害,如毒蕈、苍耳子中毒或某些化学药品中毒;⑥半乳糖血症,由于先天性半乳糖促酶的缺乏,肝细胞内半乳糖累积而致功能损害,新生儿期可发生黄疸;⑦酪氨酸血症及胰腺囊性纤维性变等并发肝细胞损害时可出现黄疸,但都各有其不同的临床征象,均应加以识别;⑧巨细胞包涵体病或其他病毒感染病,如风疹、单纯疱疹以及有些肠道病毒,均可在婴儿时期引致肝细胞损害,出现黄疸;⑨肝豆状核变性;⑩钩端螺旋体病、先天梅毒及回归热等亦可损害肝脏,出现肝功能损坏和黄疸;弓形虫病。
3.属于肝后性黄疸 由于先天畸形、结石、肿瘤、狭窄、炎症、寄生虫等所致的胆道梗阻,主要是先天性胆管闭锁;胆道结石;胆道蛔虫或分支睾吸虫;原发性胆汁性肝硬变;以及先天性胆总管囊肿。
, http://www.100md.com
【鉴别诊断】
黄疸发生原因不同,仅从临床表现不易鉴别,应密切结合血液生化检查、尿、便有关化验加以判断。常用做参考的检验项目有:血清黄疸指数、凡登白试验、胆红素定量、血浆蛋白定量,及肝细胞酶活力等有关肝功能试验;尿胆红素及尿胆原定性或定量;粪胆原等。各种类型的黄疸均有血清黄疸指数及总胆红素定量增高,其他实验室所见分别介绍如下。
1. 黄疸的实验室资料
(1)肝前性黄疸:主要表现红细胞破坏增多和骨髓代偿性增生现象。①发病初期血清未结合胆红素增高,若继续溶血,肝细胞负担过大而致损害,结合胆红素亦可增高;②血内尿胆原定量亦有所增加,因肠道回吸收结合胆红素增多所致;③凡登白试验间接反应阳性;④尿胆红素阴性;⑤尿和粪内尿胆原均增多;⑥外周血红细胞、血红蛋白降低,网织红细胞增多。
(2)肝性黄疸:大致可见两种情况:
, 百拇医药
1)以血清未结合胆红素增高为主的类型:①血清内以未结合胆红素增高为主;②血内测不到尿胆原;③凡登白试验间接反应阳性,或有极少的迟延的直接反应;④尿内胆红素阳性,尿胆原阴性或弱阳性;⑤粪内尿胆原阴性或减少;其他肝功能可正常或稍有异常。
2)以血清结合胆红素增高为主的类型:①血清内以结合胆红素增高为主;②凡登白试验直接反应阳性或双相反应;③血尿胆原阴性或弱阳性;④尿胆红素增高,尿胆原阴性;⑤粪色发灰白;此外可发现其他肝功能异常。
临床实践中,最常见的肝性黄疸多由于肝细胞功能多方面受到损害,因而实验室所见变化较多或介于以上二者之间。
(3)肝后性黄疸:主要是胆汁排泄受阻,肝细胞在发病初期可能是正常的,久之则肝细胞亦受损。①初期血清结合胆红素增加,日久后也可见未结合胆红素增多;②凡登白试验呈直接迅速或双相反应;③尿胆红素强阳性,尿胆原阴性或弱阳性;④粪中尿胆原阴性;⑤碱性磷酸酶可增高。为估计肝外胆管梗阻的程度,可用碘标记的玫瑰红(rosebengal)试验(参阅新生儿胆管闭锁节)。, 百拇医药
黄疸或胆汁淤积(cholestasis)是体内胆红素潴留,血清胆红素增高,而使皮肤、粘膜和脑组织等其他组织染成黄色的一种临床征象。正常时血清总胆红素为4~17μmol/L,其中80%为未结合胆红素,或称间接胆红素,约8~13μmol/L,其余为结合胆红素,或称直接胆红素,约为0~4μmol/L。血清总胆红素超过17μmol/L即为高胆红素血症,一般若在17~34μmol/L,临床无明显黄疸,为隐性黄疸,超过34μmol/L则可见皮肤、粘膜黄染。
【发生机理】
1.正常胆红素代谢(图25-19)人体每日生成的胆红素(bilirubin)约80~85%是由血液中衰老红细胞的血红蛋白分解产生,其余少部分来自骨髓内未成熟的红细胞或其他组织中非血红蛋白的血红素酶类或细胞色素的少量分解而生成所谓"旁路性胆红素"(Shunt bilirubin)。正常人血中红细胞的寿命约100~120天,每天约1%红细胞衰老死亡,这些死亡的红细胞被吞噬细胞(主要在脾、肝及骨髓)所清除和分解。一般血红蛋白首先分出血红素(neme),当血红素在体内降解时,选择性的卟啉环的α-次甲基桥(=CH-)处被氧化断裂,变成直链四吡咯化合物,释出CO和铁而形成胆绿素(biliverdin),后者迅速被还原为未结合胆红素,其过程略如下列步骤:

, 百拇医药
血红蛋白一珠蛋白→血红素-CO,-Fe→胆绿素-2H→胆红素(未结合)在此过程中尚需参与多种酶的催化,如微粒体的血红素加氧酶(MHO)及可溶性的胆绿素还原酶,二者均需还原型辅酶Ⅱ(NADPH)参与。通常1g血红蛋白可释出胆红素约34mg。正常情况未结合胆红素可以通过肝细胞迅速从血浆中清除。未结合胆红素为脂溶性,在血循环中固定于血浆白蛋白上,成为胆红素-白蛋白复合体,二者联系较稳定,不能透过半透膜或细胞膜,不经肾小球滤过。当血液中有机阴离子增多或pH下降时,可成为未结合的游离胆红素,能透过细胞膜,进入含有丰富磷脂的神经细胞,引起核黄疸。新生儿高胆红素血症经光照后(蓝光或白光),未结合胆红素能转为E异构体,它能与血浆白蛋白联结,具有水溶性,而无神经毒性,可不必经过结合而排出,因之血中未结合胆红素下降。
肝细胞内胆红素的摄入、结合和排泄过程简述如下。
(1)肝细胞对胆红素的摄取:在血窦表面的肝细胞膜上有特异的受体部位,可以很快从血清中摄取未结合胆红素,使它通过肝细胞膜的微绒毛进入肝细胞浆内。在肝细胞内已知有两种色素受体蛋白,称为Y蛋白和乙蛋白,可以特异地结合包括胆红素在内的有机阴离子。实验证明:Y蛋白是肝、肾细胞所特有,以肝内较多,对胆红素结合力较强,是结合胆红素的主要蛋白,称第一受体;乙蛋白存在于肝细胞、小肠末端粘膜内,在心肌、脑等组织中也有少量,只有在体内胆红素过高时才与胆红素结合,称为第二受体。新生儿时期肝内缺乏或完全不存在Y和乙蛋白,随年龄增长才逐渐达正常水平。因此,新生儿尤其早产儿的未结合胆红素不能及时被摄入肝细胞而转化为结合胆红素,故常有短暂的高胆红素血症,称为新生儿生理性黄疸。
, 百拇医药
(2)肝细胞对胆红素的结合:未结合胆红素与受体蛋白结合后,被转送到细胞浆的光面内质网上,经其中一系列酶的作用(图25-20),主要是多种葡萄糖醛酸转移酶,能催化还原型辅酶Ⅱ(NADPH)分子中的葡萄糖醛酸基转移到胆红素的丙酸基上,形成胆红素葡萄糖醛酸苷(即结合胆红素),从而呈水溶性,而不能再透过细胞膜,但可透过毛细血管壁,通过胆管及肾脏排出体外。任何原因使肝细胞受损时均可导致酶缺乏,影响胆红素的转化。

(3)肝细胞对胆红素的运转和排泄:肝细胞把已生成的结合胆红素运转和排泄到毛细胆管,成为胆汁的主要成份之一。胆汁进入肠道后,结合胆红素经细菌等作用又转化为未结合胆红素,成为尿胆原及粪胆原,统称为尿胆素原,大部分尿胆素原氧化为粪胆素,使粪便成棕褐色,随粪便排出;一部分(10~20%)尿胆素原被肠道重吸收,再由肝脏转变为结合胆红素排入胆道,构成肠肝循环;还有小部分经门静脉入肝后,再经肝静脉和下腔静脉入体循环,最后由肾排出体外。
, 百拇医药
2.黄疸发生的原理 胆红素代谢过程中,任何一个环节的障碍均可发生黄疸。其原理一般属于下列几种:①胆红素产生过多,如先天或后天性溶血性疾病或骨髓未成熟红细胞破坏过多;②肝细胞对胆红素摄取、结合、运转、排泄的障碍,如肝细胞损害、酶系统活力减低或缺乏,及肝内胆汁淤积;③肝内肝外胆道阻塞,如先天性胆道闭锁或肝内、肝外肿
瘤压迫等。
3.黄疸的分类 黄疸的分类方法有多种,目前较合理的分类法是按照血液中增高的胆红素类型分为未结合胆红素增高性黄疸及结合胆红素增高性黄疸二型。临床上可根据黄疸发生的机理及产生黄疸的病变部位分类,大致可分为肝前性、肝细胞性及肝后性三类,为便于临床鉴别诊断,附表(表25-5)说明。
表25-5 黄疸的分类和发病机理
分类
发 病 机 理
, 百拇医药
临 床 疾 病
未结合胆红素增高性黄疸
肝前性黄疸
胆红素产生过多
①溶血性
溶血性黄疸(成熟红细胞破坏过多,如新生儿溶血病,遗传性球形细胞增多症,地中海贫血等)旁路性高胆红素血症(骨髓内未成熟红细胞破坏过多)
②非溶血性
肝性黄疸
①肝细胞对胆红素摄取的缺陷
先天性非溶血性黄疸,未结合胆红素增高型(Gilbert综合征轻型)
, 百拇医药
②肝细胞对胆红素结合作用的障碍
①先天性酶缺陷
先天性葡萄糖醛酸转移酶缺乏症(Crigler-Najjar综合征)Gilbert综合征重型
②酶发育不成熟
新生儿及未成熟儿生理性黄疸
③酶受到抑制
暂时性家族性高胆红素血症(Lucey-Driscoll综合征)
结合胆红素增高性黄疸
③肝细胞对胆红素运转及排泄障碍
①先天性
, 百拇医药
先天性非溶血性黄疸,结合胆红素增高I型(DubinJohnson综合征)先天性非溶血性黄疸,结合胆红素增高Ⅱ型(Rotor综合征)
②后天性
肝内胆汁淤积综合征(病毒、药物中毒等)肝炎(病毒性、中毒性)、胆汁性肝硬变,有些先天性代谢病等
肝后性黄疸
肝内或肝外胆道阻塞,结合胆红素返流入血液
先天性胆管闭锁、胆汁淤积综合征、胆总管囊肿等
(1)肝前性黄疸(图25-21):未结合胆红素产生过多,可由于先天性或后天性溶血,或虽非血液中红细胞溶血,而系骨髓内未成熟红细胞破坏过多。这类黄疸的发生是因未结合胆红素尚未进入肝细胞前在数量上增多,且远远超过了肝细胞的清除速率(正常肝细胞清除胆红素的能力可增加到7倍),故主要为滞留性黄疸。因溶血和贫血使肝功能减退,故随后可有小量结合胆红素(15%)返流入血循环。

, 百拇医药
(2)肝细胞性黄疸(图2522,图25-23):可因肝细胞对胆红素的摄取、结合、运转或排泄这几个环节中任何一个或几个发生障碍而引致黄疸。肝细胞不能有效地摄取未结合胆红素;或摄取功能正常,而由于酶缺乏或减少,均不能正常地形成结合胆红素。此时血循环中未结合胆红素增高(图25-22)。即使结合胆红素已经形成,若肝细胞运转或排泄胆红素发生障碍,则血循环中结合胆红素增高(图25-23)。有些肝实质疾病常兼有以上两种变化,血液中未结合与结合胆红素均见增高。


(3)肝后性黄疸(图25-24):主要因胆道系统障碍。胆红素产生及结合均可正常进行,由于胆道阻塞,结合胆红素不能排出而返流入血循环,血液内结合胆红素增高。因胆汁排泄不畅,长期淤积,约经数周后,可使肝细胞功能受损,从而影响未结合胆红素在肝细胞内的转化,因而又具有一些滞留性黄疸的表现。

, http://www.100md.com
【黄疸疾病的临床鉴别】
(参阅表25-5)黄疸可发生于肝脏疾病或肝脏以外的疾病,发生于生后不同时期,可为暂时性或持续性。
1.属于肝前性黄疸的疾病
(1)溶血性高胆红素血症:①新生儿溶血病:即Rh和ABO系统血型不合所致溶血(详见新生儿疾病章);②新生儿败血症:因感染中毒而溶血,同时肝功能受损,酶活力减低,是发生黄疸的另一原因;③水溶性维生素K所致新生儿溶血,仅偶见,但值得注意;④输血时血型不合;⑤蚕豆病:由于葡萄糖-6-磷酸脱氢酶缺乏,食用蚕豆时可致严重溶血;⑥恶性疟疾;⑦自身免疫性溶血性贫血:可急剧发病,心脏扩大,发生心力衰竭及严重贫血,日久后发育迟缓,或可发生胆结石等;⑧蛇毒、蜂毒均可致严重急性溶血;⑨其他溶血性疾病:先天性红细胞膜、代谢酶或血红蛋白的遗传性缺陷等,如遗传性球形红细胞增多症、阵发性睡眠性血红蛋白尿、寒冷性血红蛋白尿、地中海贫血等。这几种病的贫血明显而黄疸较轻,因肝细胞尚未受损,对过多的胆红素可大部分清除。
, 百拇医药
(2)非溶血性胆红素产生过多:如旁路性高胆红素血症,由于骨髓内未成熟红细胞破坏过多,而血循环中红细胞并无溶血现象;见于造血系统功能紊乱,如恶性贫血、地中海贫血、先天性造血性卟啉血症。
2.属于肝性黄疸的疾病
(1)由于摄取功能障碍:①先天性非溶血性未结合胆红素增高症(Gilbert综合征轻型),多发生于年长儿,亦可于婴儿或儿童期发病,除有长期间歇性黄疸外,常无明显症状。苯巴比妥能减低血清胆红素至正常水平。②新生儿生理性黄疸。
(2)由于结合功能异常:
1)先天性酶缺乏病:①先天性非溶血性黄疸易伴发核黄疸(Grigler-Najjar综合征),分两型,Ⅰ型为隐性遗传,Ⅱ型为显性遗传,新生儿起病者往往伴有核黄疸,血内未结合胆红素增高(尤以Ⅰ型为显著),但无溶血现象。磺溴酞钠(BSP)试验正常。苯巴比妥可使Ⅱ型的胆红素浓度显著减低,但对Ⅰ型病人无效。②先天性非溶血性黄疸、未结合胆红素增高型(Gilbert综合征重型),由于肝细胞摄取未结合胆红素有障碍,以及肝细胞微粒体缺乏转移酶而使胆红素结合亦有障碍,因而未结合胆红素大量进入血液循环中。BSP试验正常。
, http://www.100md.com
2)酶发育不成熟的疾病:新生儿和未成熟儿的生理性黄疸是新生儿期最常见的非溶血性未结合高胆红素血症,其发病原因可能是多方面的,可由于摄取障碍亦可由于酶的不足。
3)酶受抑制的疾病:①暂时性家族性高胆红素血症(Lucey-Driscoll综合征)。病情严重。小儿出生后即发病,易出现核黄疸。由于母体内有抑制胆红素结合的物质,未结合胆红素显著增高。②哺乳性黄疸:母乳哺育可延长新生儿生理性黄疸,停母乳,高胆红素血症即恢复正常,可能与母乳中有抑制肝脏葡萄糖醛酰转移酶的3α-20β孕二醇,或与脂蛋白脂肪酶增高有关。
(3)由于运转及排泄功能异常:
1)先天性疾病:①先天性非溶血性结合胆红素增高I型(Dubin-Johnson综合征),由于结合胆红素在肝细胞微粒体中形成后,即遇到运转和排泄障碍,因而返流入血循环中。BSP试验在30分钟时正常,但在45分钟后出现高值,有助于鉴别诊断。苯巴比妥可有疗效。黄疸以青年期发病居多,也可能在儿童期发现。肝细胞有褐色素沉着,是一种先天性肝排泄功能障碍,有机阴离子排泄困难(包括胆红素、BSP等),只有胆酸盐能被排出,故无皮肤瘙痒,是一种隐性遗传病。②先天性非溶血性黄疸,结合胆红素增高Ⅱ型(Rotor综合征),与Dubin Johnson综合征相似,但肝细胞中无色素沉着。也有人认为除肝细胞运转排泄结合胆红素有障碍外,肝细胞摄取未结合胆红素也有些障碍。上述二型综合征可通过肝活检作出鉴别。③家族性肝内胆汁淤积性黄疸,多见于儿童期或青年期,亦可见于新生儿期。出现间歇发作性黄疸。BSP试验正常,血清碱性磷酸酶增高,胆固醇正常。病儿有严重瘙痒,吸收不良及佝偻病,其病因是胆酸代谢或运转方面有遗传性缺陷。④α1抗胰蛋白酶缺乏,可于新生儿期引起胆汁淤积性黄疸。是先天遗传性疾病。
, 百拇医药
2)后天性疾病:由于肝炎或药物(异烟肼、氯丙嗪、氯磺丙脲、甲基睾丸酮类药物等)所致肝内胆汁淤积性综合征。
(4)由于混合的发病原因:即肝细胞受损害,对胆红素的摄取、结合、运转、排泄均不良。可见于①病毒性肝炎;②各种感染中毒性肝炎;③胆汁性肝硬变;④肝细胞癌,可见于小婴儿,黄疸严重,肝肿大,表面不平,坚硬,常伴腹水;⑤中毒所致肝细胞损害,如毒蕈、苍耳子中毒或某些化学药品中毒;⑥半乳糖血症,由于先天性半乳糖促酶的缺乏,肝细胞内半乳糖累积而致功能损害,新生儿期可发生黄疸;⑦酪氨酸血症及胰腺囊性纤维性变等并发肝细胞损害时可出现黄疸,但都各有其不同的临床征象,均应加以识别;⑧巨细胞包涵体病或其他病毒感染病,如风疹、单纯疱疹以及有些肠道病毒,均可在婴儿时期引致肝细胞损害,出现黄疸;⑨肝豆状核变性;⑩钩端螺旋体病、先天梅毒及回归热等亦可损害肝脏,出现肝功能损坏和黄疸;弓形虫病。
3.属于肝后性黄疸 由于先天畸形、结石、肿瘤、狭窄、炎症、寄生虫等所致的胆道梗阻,主要是先天性胆管闭锁;胆道结石;胆道蛔虫或分支睾吸虫;原发性胆汁性肝硬变;以及先天性胆总管囊肿。
, http://www.100md.com
【鉴别诊断】
黄疸发生原因不同,仅从临床表现不易鉴别,应密切结合血液生化检查、尿、便有关化验加以判断。常用做参考的检验项目有:血清黄疸指数、凡登白试验、胆红素定量、血浆蛋白定量,及肝细胞酶活力等有关肝功能试验;尿胆红素及尿胆原定性或定量;粪胆原等。各种类型的黄疸均有血清黄疸指数及总胆红素定量增高,其他实验室所见分别介绍如下。
1. 黄疸的实验室资料
(1)肝前性黄疸:主要表现红细胞破坏增多和骨髓代偿性增生现象。①发病初期血清未结合胆红素增高,若继续溶血,肝细胞负担过大而致损害,结合胆红素亦可增高;②血内尿胆原定量亦有所增加,因肠道回吸收结合胆红素增多所致;③凡登白试验间接反应阳性;④尿胆红素阴性;⑤尿和粪内尿胆原均增多;⑥外周血红细胞、血红蛋白降低,网织红细胞增多。
(2)肝性黄疸:大致可见两种情况:
, 百拇医药
1)以血清未结合胆红素增高为主的类型:①血清内以未结合胆红素增高为主;②血内测不到尿胆原;③凡登白试验间接反应阳性,或有极少的迟延的直接反应;④尿内胆红素阳性,尿胆原阴性或弱阳性;⑤粪内尿胆原阴性或减少;其他肝功能可正常或稍有异常。
2)以血清结合胆红素增高为主的类型:①血清内以结合胆红素增高为主;②凡登白试验直接反应阳性或双相反应;③血尿胆原阴性或弱阳性;④尿胆红素增高,尿胆原阴性;⑤粪色发灰白;此外可发现其他肝功能异常。
临床实践中,最常见的肝性黄疸多由于肝细胞功能多方面受到损害,因而实验室所见变化较多或介于以上二者之间。
(3)肝后性黄疸:主要是胆汁排泄受阻,肝细胞在发病初期可能是正常的,久之则肝细胞亦受损。①初期血清结合胆红素增加,日久后也可见未结合胆红素增多;②凡登白试验呈直接迅速或双相反应;③尿胆红素强阳性,尿胆原阴性或弱阳性;④粪中尿胆原阴性;⑤碱性磷酸酶可增高。为估计肝外胆管梗阻的程度,可用碘标记的玫瑰红(rosebengal)试验(参阅新生儿胆管闭锁节)。, 百拇医药