美国脑外伤基金会和美国神经外科医师学会发布2006年脑外伤外科治疗指南
 |
脑外伤是年轻人死亡和重残的主要原因,其最重要的并发症为颅内血肿。颅内血肿发病率在重型脑外伤中为25%~45%,在中型脑外伤中为3%~13%,在轻型脑外伤中为1/500。如不给予有效的外科治疗,颅内血肿很可能使可以恢复的良性临床过程演变成死亡和持续植物生存状态,对颅内血肿诊断和治疗的延误也会产生相似结果。
该指南旨在为创伤后颅内占位病变患者的外科治疗提供基于文献的缜密建议,主要选择了针对创伤后10天内发生的急性占位病变的文献,而没有选择关于慢性硬膜下血肿、硬膜下水瘤和外伤后脑积水等迟发病变的文献。同时,指南以闭合性颅脑损伤为主,因为已经存在许多关于开放性脑外伤的治疗指南。
该指南根据传统文献分类方法对创伤后占位病变进行分类,即分成急性硬膜外血肿、急性硬膜下血肿、脑实质内损伤(脑挫裂伤和脑内血肿)、急性后颅窝血肿和凹陷性颅骨骨折等进行叙述。当然,大多数重型脑外伤和部分中型脑外伤患者可同时存在一种以上的外伤后占位病变,例如,大多数急性硬膜下血肿患者行CT扫描时发现还同时存在脑挫裂伤。有些患者可存在多处脑实质内占位病变,如双额叶挫裂伤、双颞叶挫裂伤或颞叶和额叶的同时损伤。对于体积较大的病变(>50 cm3),比较容易选择治疗方法,一般都倾向于手术治疗,而体积较小的病变(<25 cm3)通常不予手术治疗。然而,对于介于大与小之间的病变,治疗决策可能非常难定,此时,相关因素如移位、脑池形态和Glasgow昏迷评分(GCS评分)变得尤为重要。
, 百拇医药
下文对该指南的要点进行介绍,并同时对具实用价值的附录作一介绍。
急性硬膜外血肿的外科治疗
手术适应证
不管患者的GCS评分如何,只要急性硬膜外血肿量超过30 cm3,就应手术清除血肿。
血肿量少于30 cm3、血肿厚度薄于15 mm且中线移位小于5 mm的患者,若GCS评分高于8分,没有局灶性功能缺失,则可在动态新像学观察和神经外科中心严密观察下,予非手术治疗。
手术时机
强力建议出现昏迷(GCS评分小于9分)和瞳孔不等大的急性硬膜外血肿患者尽早行血肿清除术。
术式 尚无充分证据支持哪一种术式效果更好。然而,开颅手术能更彻底地清除血肿。
, 百拇医药
急性硬膜下血肿的外科治疗
手术适应证
不管急性硬膜下血肿患者的GCS评分如何,只要CT扫描显示血肿厚度超过10 mm或中线移位超过5 mm,就应手术清除血肿。
所有处于昏迷状态(GCS评分小于9分)的急性硬膜下血肿患者,均应监测颅内压。
血肿厚度薄于10 mm、中线移位小于5 mm且处于昏迷状态(GCS评分小于9分)的急性硬膜下血肿患者,若出现入院时的GCS评分比受伤时下降2分或更多和(或)瞳孔不等大或瞳孔固定散大和(或)颅内压超过20 mmHg,则应手术清除血肿。
手术时机 有手术适应证的急性硬膜下血肿患者,应尽早行外科血肿清除术。
术式 具有手术指征的急性硬膜下血肿的昏迷患者(GCS评分<9分),应该采用去骨瓣减压加硬膜成形或不去骨瓣减压的开颅手术。
, http://www.100md.com
外伤性脑内血肿的外科治疗
手术适应证
脑实质内血肿、进行性神经功能减退、难治性颅内高压以及CT显示占位效应的患者应接受手术治疗。
GCS评分为6~8分且CT扫描显示其额叶或颞叶脑挫裂伤的血肿量超过20 cm3、中线移位≥5 mm和(或)脑池受压的患者,以及任一部位的血肿量超过50 cm3者,都应接受手术治疗。
脑实质内血肿患者若没有神经损害征象,且控制了颅内压,CT扫描也未显示明显占位效应,则可在密切监护以及动态影像学观察下给予非手术治疗。
手术时机和术式
局限性血肿患者和符合上述手术适应证的患者,推荐行开颅血肿清除术。
, 百拇医药
伤后48 h内实施的双额叶减压术是弥漫性、难治性脑水肿及其导致的颅内高压患者的一种治疗选择。
对于难治性颅内高压和弥漫性脑实质损伤且有即将形成小脑幕切迹疝的临床和放射学证据的患者,减压手术(包括颞肌下减压、颞叶切除和半球开颅减压)是其治疗选择。
后颅窝血肿的外科治疗
手术适应证
CT扫描显示占位效应,或出现神经功能障碍或减退的患者,应接受手术治疗。CT扫描所示占位效应定义为第四脑室变形、移位或消失,基底池受压或消失,或出现梗阻性脑积水。
CT扫描未示占位效应且未出现神经功能障碍的患者,可以在严密观察下和动态影像学观察下给予非手术治疗。
手术时机
, http://www.100md.com
对于有手术指征的患者,应尽早行血肿清除术,原因在于这些患者的病情可迅速恶化,并最终导致预后不良。
术式
枕下开颅术是清除后颅窝血肿的主要方法。
凹陷性颅骨骨折的外科治疗
手术适应证
开放性(复合性)凹陷性颅骨骨折患者,若凹陷程度大于颅骨厚度,则应接受手术治疗,以免感染。
开放性(复合性)凹陷性颅骨骨折患者,若没有硬脑膜破裂、明显颅内血肿、凹陷程度>1 cm、额窦破裂、严重的容貌毁损、伤口感染、气颅或严重伤口污染的临床或影像学证据,则可予非手术治疗。
闭合性(单纯性)凹陷性颅骨骨折患者可接受非手术治疗。
, 百拇医药
手术时机
提倡早期手术,以减少感染危险。
手术方法
推荐骨折片撬起和伤口清创作为外科手术方法。
若不存在伤口感染,则原骨折片的复原是一种外科治疗选择。
开放性(复合性)颅骨凹陷性骨折患者,应给予抗生素治疗。
附录1:脑外伤患者
创伤后占位体积的测量
1. 使用现代电子计算机断层扫描机成像软件直接测量体积是金标准。但已很少应用。
2. Kothari等已描述过使用“ABC”方法测量脑内出血,并且也是基于测量椭圆体体积的概念。椭圆体的体积公式:
, http://www.100md.com
Ve=4/3π(A/2)(B/2)(C/2)
此处的A、B、和C是3个直径。因为π≈3,所以公式可变为:Ve=ABC/2。
按下列步骤可以近似计算脑出血的体积:
确定出血区域最大的CT层面(层面1)。
A:测量层面1最大直径,为A。
B:测量垂直于A的最大直径,为B。
C:计数厚度为10 mm的层面数。
将每一个层面与层面1进行比较。
若层面的出血量超过层面1的75%,则将此层面记作1。
, 百拇医药
若层面的出血量在层面1的25%~75%之间,则将此层面记作0.5。
若层面的出血量小于层面1的25%,则不计算此层面。
将所有层面累加起来为C。
3. 近来,引入了一种名为“Cavalieri直接测算术”的方法。该方法将CT扫描上的病变分解为相应的点数,病变体积则是病变点数的总和,病变点数等于与每一点数相关的面积乘以扫描层面之间的距离。用来确定点数的网格可以通过影印原文的模板或通过计算机预制均一的空间点状网格来获取。
附录Ⅱ:对相关CT扫描所见的评估
由于其快速成像时间、相对低费用和安全性,CT扫描成为广泛用于评估颅脑损伤的成像方式。为使成像程序标准化,从枕大孔到蝶鞍应行5 mm层厚扫描,蝶鞍以上应行10 mm层厚扫描,扫描平行于眦听线。与转归相关的早期CT扫描所见包括基底池的形态、中线移位和基底池内蛛网膜下腔出血。
, http://www.100md.com
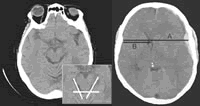
中脑水平的基底池
基底池受压或消失提示颅内压增高的危险增至三倍,且基底池的形态与转归相关。占位效应的程度通过中脑水平的脑池来评价。中脑周围池被分成3肢,一个后肢和两个侧肢(图1)。脑池是否开放或受压,可以通过每肢分别去评价。基底池可以是:①开放(三肢全部开放);②部分闭塞(一或两肢消失);③完全闭塞(三肢全部消失)。
室间孔水平的中线移位
中线移位的出现与转归呈负相关。在判定室间孔水平的中线移位时,应首先通过测量脑内空间的宽度来决定中线(“A”),然后再测量颅骨至透明隔的距离(“B”)(图2),最后按下列公式计算中线移位:
中线移位=(A/2)-B
外伤性蛛网膜下腔出血
26%~53%的重型颅脑损伤患者可发生外伤性蛛网膜下腔出血。发生蛛网膜下腔出血时,患者死亡率加倍。若基底池出现外伤性蛛网膜下腔出血,则其对转归不良的阳性预测值约为70%。
摘自[Neurosurgery 2006, 58(3 Suppl): S2]
首都医科大学附属北京朝阳医院(京西院区)神经外科 刘伟国 编译
首都医科大学附属北京朝阳医院 神经外科 赵奇煌 审校
(该指南全文版权已获得,并将于年底出版,希望感兴趣的读者留意), http://www.100md.com