55例人工晶体植入术后角膜散光临床分析
作者:廖海兰
单位:广东医学院附属医院眼科,湛江 524001
关键词:角膜散光;人工晶体植入术
广东医学院学报990231 人工晶体植入术后角膜散光的研究文献已有不少报道,但行长程随访观察者较少,为此作者作了观察。
1 临床资料
1.1一般资料 本组55例均患老年性白内障行人工晶体植入术后出现角膜散光者;均为我院住院患者,其中男25例,女30例,年龄46~73岁,平均61岁;均无眼部手术史及术前无其他眼病,术中和术后无并发症;均连续随访1a,部分病例1a以上。
1.2 手术方法 常规显微手术,做穹窿部为基底的结膜瓣,角巩缘切口位于角膜缘后界,长约11 mm,横截面呈阶梯状,压出法娩核,吸除皮质后,常规植入后房型人工晶体,切口用10-0尼龙线做间断放射状缝7针,缝合深度为角缘膜厚度3/4,跨度为切口前后唇各0.5 mm,线结埋藏,覆盖结膜瓣,术后未进行选择性拆线。
, 百拇医药
1.3 角膜散光测定 本组患者术前1次及术后1周、1个月、3个月、6个月、12个月(32例在12个月以上)用NIDEK 角膜曲率仪检查角膜散光情况,确定其散光量及轴位。
1.4 统计用方差分析和q检验。
1.5 随访结果 55例术后角膜散光的演变(1) 角膜散光度的变化:术后1周、1个月、3个月的平均角膜散光与术前者比较,差异有非常显著性(P<0.01),散光量以术后1周最大,循规性散光比术前增加3.68 D;随着时间的延长,平均角膜散光逐渐降低,但6个月后的角膜散光与术前比较差异无显著性。 (2) 轴位:术后1个月内角膜散光均为循规性散光,术后半年循规性散光有29只眼,占总眼数的63.4%;术后1 a循规性散光有23只眼,占总眼数的58.8%;术后3个月逆规性散光有5只眼,占18%;术后半年有16只眼,占36.6%,术后1 a以上有17只眼,占41.2%。(表1,2)
表1 角膜散光的变化 (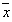 ±s) 时间
±s) 时间
, http://www.100md.com
眼数
散光度(D)
P值
术前术后
62
0.75±0.52
术后1周
62
4.26±1.90
(与术前比) <0.01
1个月
62
3.85±1.82
, http://www.100md.com
(与术后1周比) <0.01
3个月
56
1.95±1.27
(与术后1个月比)<0.01
6个月
45
1.75±1.15
(与术后3个月比)<0.05
>12个月
40
1.54±1.08
, http://www.100md.com
(与术后6个月比)>0.05
表2 术后散光轴位的改变 时间
眼数
(循规性散光)/(眼数/%)
(逆规性散光)/(眼数/%)
P值
1周
62
62(100)
0(0)
1个月
62
, http://www.100md.com
62(100)
0(0)
(与术后1周比) >0.05
3个月
56
51(82.0)
5(18.0)
(与术后1个月比)>0.05
6个月
45
29(63.4)
16(36.4)
, http://www.100md.com
(与术后3个月比)>0.05
>12个月
40
23(58.8)
17(41.2)
(与术后6个月比)<0.01
2 讨论
人工晶体植入术后角膜散光的自然变化的研究,有助于指导控制术后角膜散光。目前认为白内障囊外摘除及人工晶体植入术术后角膜散光是影响视力恢复的主要原因之一。术后角膜散光的产生与切口的位置及缝线结扎的松紧度等有关[1]。白内障囊外摘除及后房型人工晶体植入术最常用的切口是位于角膜缘后界的阶梯状切口,长约11~12 mm(弧度约120°),其术后早期的散光度约为4.00 D,甚至高达12.00 D或更高[2]。随着角巩缘切口水肿的消退、疤痕的形成、缝线的松驰及眼球复原的自然趋势,循规性角膜散光出现衰减,该散光变化过程即所谓散光回归[3]。本组观察结果表明,采用常规切口的人工晶体术后早期角膜散光均为循规性散光,在术后6个月相对稳定。而循规性散光可自然减少至1.75 D,与术前相比差异无显著性。
, 百拇医药
本组病例中,术后1周至1个月内,循规性角膜散光度最大,峰值平均为4.05 D,较术前增加了3.51 D,至术后3个月,循规性散光下降至1.95 D,术后6个月后散光接近术前水平,术后角膜散光的方向性随着时间的推移亦出现改变,即术后循规性角膜散光所占的比例随时间延长逐渐减少,向逆规性散光方向飘移[4]。
术后循规性角膜散光可自然减少2.72 D,术后峰值为2.50~3.75 D的循规性散光既可恢复至无散光状态,也可避免产生逆规性角膜散光[5]。角膜散光在术后6个月时基本稳定,若此时仍存在高度角膜散光,需进行选择性角膜缘缝线切断术或其他方法矫正。为了控制术后角膜散光,术后应当注意以下几点: (1) 切口部位愈近,角膜视轴部位对术后散光影响愈大。 (2) 切口长度与其对角膜散光的影响成正比,≤4 mm时几乎无影响。 (3) 切口深、进针深、距切口远,缝线粗,间距密可增加缝线张力,循规性散光增加。 (4) 结扎松紧适度[6]。
, 百拇医药
3 参考文献
1 Reading VM.Astigmatism following cataract surgery. Br J Ophthalmol,1984,68:97
2 Baranyovits RP. Stabilisation of refraction following cataract surgery. Br J Ophthalmol,1988,72:825
3 Swinger CA.Postoperative astigmatism.Surg Ophthalmol,1987,31:219
4 Maloney WF,Grindle L,Sanders D,et al.Astigmatism control for cataract surgery:a comprehensive review of surgically tailored astigmatism reduction(STAR).J Cataract Refract Surg,1989,15:45
5 刘奕志,李绍珍.后房型人工晶体植入术后角膜散光的改变.中华眼科杂志,1994,30:22
6 Talamo JH,Stark WJ,Gottsch JD,et al.Natural history of corneal astigmatism after cataract surgery.J Cataract Refract Surg,1991,17:313
收稿日期:1998-05-11, 百拇医药
单位:广东医学院附属医院眼科,湛江 524001
关键词:角膜散光;人工晶体植入术
广东医学院学报990231 人工晶体植入术后角膜散光的研究文献已有不少报道,但行长程随访观察者较少,为此作者作了观察。
1 临床资料
1.1一般资料 本组55例均患老年性白内障行人工晶体植入术后出现角膜散光者;均为我院住院患者,其中男25例,女30例,年龄46~73岁,平均61岁;均无眼部手术史及术前无其他眼病,术中和术后无并发症;均连续随访1a,部分病例1a以上。
1.2 手术方法 常规显微手术,做穹窿部为基底的结膜瓣,角巩缘切口位于角膜缘后界,长约11 mm,横截面呈阶梯状,压出法娩核,吸除皮质后,常规植入后房型人工晶体,切口用10-0尼龙线做间断放射状缝7针,缝合深度为角缘膜厚度3/4,跨度为切口前后唇各0.5 mm,线结埋藏,覆盖结膜瓣,术后未进行选择性拆线。
, 百拇医药
1.3 角膜散光测定 本组患者术前1次及术后1周、1个月、3个月、6个月、12个月(32例在12个月以上)用NIDEK 角膜曲率仪检查角膜散光情况,确定其散光量及轴位。
1.4 统计用方差分析和q检验。
1.5 随访结果 55例术后角膜散光的演变(1) 角膜散光度的变化:术后1周、1个月、3个月的平均角膜散光与术前者比较,差异有非常显著性(P<0.01),散光量以术后1周最大,循规性散光比术前增加3.68 D;随着时间的延长,平均角膜散光逐渐降低,但6个月后的角膜散光与术前比较差异无显著性。 (2) 轴位:术后1个月内角膜散光均为循规性散光,术后半年循规性散光有29只眼,占总眼数的63.4%;术后1 a循规性散光有23只眼,占总眼数的58.8%;术后3个月逆规性散光有5只眼,占18%;术后半年有16只眼,占36.6%,术后1 a以上有17只眼,占41.2%。(表1,2)
表1 角膜散光的变化 (
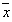 ±s) 时间
±s) 时间, http://www.100md.com
眼数
散光度(D)
P值
术前术后
62
0.75±0.52
术后1周
62
4.26±1.90
(与术前比) <0.01
1个月
62
3.85±1.82
, http://www.100md.com
(与术后1周比) <0.01
3个月
56
1.95±1.27
(与术后1个月比)<0.01
6个月
45
1.75±1.15
(与术后3个月比)<0.05
>12个月
40
1.54±1.08
, http://www.100md.com
(与术后6个月比)>0.05
表2 术后散光轴位的改变 时间
眼数
(循规性散光)/(眼数/%)
(逆规性散光)/(眼数/%)
P值
1周
62
62(100)
0(0)
1个月
62
, http://www.100md.com
62(100)
0(0)
(与术后1周比) >0.05
3个月
56
51(82.0)
5(18.0)
(与术后1个月比)>0.05
6个月
45
29(63.4)
16(36.4)
, http://www.100md.com
(与术后3个月比)>0.05
>12个月
40
23(58.8)
17(41.2)
(与术后6个月比)<0.01
2 讨论
人工晶体植入术后角膜散光的自然变化的研究,有助于指导控制术后角膜散光。目前认为白内障囊外摘除及人工晶体植入术术后角膜散光是影响视力恢复的主要原因之一。术后角膜散光的产生与切口的位置及缝线结扎的松紧度等有关[1]。白内障囊外摘除及后房型人工晶体植入术最常用的切口是位于角膜缘后界的阶梯状切口,长约11~12 mm(弧度约120°),其术后早期的散光度约为4.00 D,甚至高达12.00 D或更高[2]。随着角巩缘切口水肿的消退、疤痕的形成、缝线的松驰及眼球复原的自然趋势,循规性角膜散光出现衰减,该散光变化过程即所谓散光回归[3]。本组观察结果表明,采用常规切口的人工晶体术后早期角膜散光均为循规性散光,在术后6个月相对稳定。而循规性散光可自然减少至1.75 D,与术前相比差异无显著性。
, 百拇医药
本组病例中,术后1周至1个月内,循规性角膜散光度最大,峰值平均为4.05 D,较术前增加了3.51 D,至术后3个月,循规性散光下降至1.95 D,术后6个月后散光接近术前水平,术后角膜散光的方向性随着时间的推移亦出现改变,即术后循规性角膜散光所占的比例随时间延长逐渐减少,向逆规性散光方向飘移[4]。
术后循规性角膜散光可自然减少2.72 D,术后峰值为2.50~3.75 D的循规性散光既可恢复至无散光状态,也可避免产生逆规性角膜散光[5]。角膜散光在术后6个月时基本稳定,若此时仍存在高度角膜散光,需进行选择性角膜缘缝线切断术或其他方法矫正。为了控制术后角膜散光,术后应当注意以下几点: (1) 切口部位愈近,角膜视轴部位对术后散光影响愈大。 (2) 切口长度与其对角膜散光的影响成正比,≤4 mm时几乎无影响。 (3) 切口深、进针深、距切口远,缝线粗,间距密可增加缝线张力,循规性散光增加。 (4) 结扎松紧适度[6]。
, 百拇医药
3 参考文献
1 Reading VM.Astigmatism following cataract surgery. Br J Ophthalmol,1984,68:97
2 Baranyovits RP. Stabilisation of refraction following cataract surgery. Br J Ophthalmol,1988,72:825
3 Swinger CA.Postoperative astigmatism.Surg Ophthalmol,1987,31:219
4 Maloney WF,Grindle L,Sanders D,et al.Astigmatism control for cataract surgery:a comprehensive review of surgically tailored astigmatism reduction(STAR).J Cataract Refract Surg,1989,15:45
5 刘奕志,李绍珍.后房型人工晶体植入术后角膜散光的改变.中华眼科杂志,1994,30:22
6 Talamo JH,Stark WJ,Gottsch JD,et al.Natural history of corneal astigmatism after cataract surgery.J Cataract Refract Surg,1991,17:313
收稿日期:1998-05-11, 百拇医药