急性出血坏死性胰腺炎的形态学观察及发病机制探讨
作者:陈瑞芬 宋爱利 刘国贞 曹文军 袁标 陈佛来
单位:陈瑞芬 宋爱利 刘国贞 曹文军 首都医科大学病理学教研室;袁标 陈佛 来首都医科大学附属北京同仁医院外科
关键词:胰腺炎;微循环;黄腐酸钠;病理变化
首都医科大学学报990107 提要: 为探讨急性出血坏死性胰腺炎的发病机制,测定了胰腺炎动物模型组、正常对照组和黄腐酸钠治疗组3组大鼠的胰尾部微循环,并进行病理形态学的观察。发现:黄腐酸钠对急性出血坏死性胰腺炎有明显疗效。结果提示:胰腺微循环障碍在胰腺炎的发病中占有重要地位,为临床治疗提供了理论基础。
中图分类号: R657.51
Morphologic Observation and Pathogenesis Discussion on Acute Haemorrhagic Necrotic Pancreatitis
, http://www.100md.com
Chen Ruifen, Song Aili, Liu Guozhen, Cao Wenjun
Department of Pathology, Capital University of Medical Sciences
Yuan Biao, Chen Fulai
Department of Surgery, Beijing Tongren Hospital,Affiliate of Capital University of Medical Sciences
Abstract: The rats were divided into three groups: Normal control group, acute pancreatitis model group and treated group by sodium fulvate(SF). In pancreas tail microcirculation was measured and pathologic sections were examined. It was found that SF had beneficial effects on acute haemorrhagic necrotic pancreatitis. The results indicated that microcirculatory impairment may play an important role in pancreatitis pathogenesis. The theoretical basis was provided for clinical treatment.
, 百拇医药
Key words: pancreatitis; microcirculation; sodium fulvate; pathologic change
急性出血坏死性胰腺炎发病机制十分复杂,对它的治疗主要是抑制胰液分泌、抑制酶的活性;其理论依据是胰酶自身消化的病因学说。而这些治疗措施往往不能奏效,以至于本病的病死率高达50%左右。许多学者通过长期的临床及实验研究,逐步认识到胰腺局部微循环障碍在本病的发病中起着一定作用。本研究通过观察急性出血坏死性胰腺炎动物模型的病理形态变化及用黄腐酸钠治疗后微循环的变化,初步探讨其发病机制。
1 材料和方法
1.1 材料
90只健康雄性Wistar大鼠,体质量300~500 g,由首都医科大学动物中心提供。
, 百拇医药 仪器:瑞典产激光多普勒血流计(PF-Ⅱ型)。
药品:0.5%黄腐酸钠(SF),河南巩义制药厂。5%牛磺胆酸钠液(Ward Blenkinsop Co LTD,英国)。
1.2 方法
参照薛建国方法[1],采用胰腺被膜下注射5%牛磺胆酸钠方法建立急性出血坏死性胰腺炎动物模型。
实验分为正常对照组、胰腺炎模型组和治疗组3组,每组30只,各组以1、6 h为观察时间点,随机分为2个亚组,每亚组15只。
正常对照组:动物开腹后,胰腺组织内未注射任何液体,10 min内静点乳酸林格液10 mL/kg,分为对照1 h(1 h观察)和对照6 h(6 h观察)2组。
胰腺炎模型组:胰腺被膜下注射5%牛磺胆酸钠液,然后10 min内静点10 mL/kg乳酸林格液,分为模型1 h(1 h观察)和模型6 h(6 h观察)2组。
, 百拇医药
治疗组:胰腺被膜下注射5%牛磺胆酸钠液,然后10 min内静点0.5%SF 10 mL/kg,分为治疗1 h(1 h观察)和治疗6 h(6 h观察)2组。
3组分别于静滴1 h及6 h,用激光多普勒血流计,测定胰腺尾部微循环改变。取出胰腺,尾部取材,经常规固定、包埋、切片、染色,光镜观察。参照Rao胰腺炎病理半定量评分标准[2],分为3级:Ⅰ级:水肿型胰腺炎,胰腺间质水肿,少量炎细胞浸润;Ⅱ级:局灶坏死型,胰腺组织充血、水肿、坏死局限在1~2个胰腺小叶内,伴炎细胞浸润;Ⅲ级:多个小叶坏死,伴出血,坏死组织周围出现大量炎细胞浸润。
统计学方法:对于多组计量资料使用方差分析方法,对于计数资料使用确切概率计算方法。
2 结果
2.1 胰腺尾部微循环变化
, http://www.100md.com
各实验组及正常对照组分别在静点1、6 h,用激光多普勒血流计测定胰腺尾部30 s微循环改变,结果见表1。
表1 胰腺尾部微循环变化 V 分组
1 h
6 h
对照组
30.86±7.96
32.79±5.85
模型组
13.72±5.06*
15.65±4.69*
, 百拇医药
治疗组
24.70±6.51
20.67±4.56
*与对照组和治疗组比较P<0.05
由表1可见模型组较对照组血流量明显减少(P<0.05);治疗组较模型组血流量显著增加(P<0.05)。说明胰腺炎时出现明显微循环障碍,而SF治疗对胰腺微循环有明显改善作用。
2.2 胰腺尾部组织光镜检查结果
模型1、6 h组和治疗1、6 h组胰腺尾部组织光镜检查结果见表2。
表2 模型1、6 h组和治疗1、6 h组胰腺尾部组织半定量病理评分结果 组别
, http://www.100md.com 病理半定量分级(Rao法)
Ⅲ
Ⅱ
Ⅰ
模型1 h组
10
5
0
模型6 h组
14
1
0
治疗1 h组
, 百拇医药
2**
13**
0
治疗6 h组
4△△
11△△
0
**与模型1 h组比较P<0.01
△△与模型6 h组比较P<0.01
用SF治疗组大鼠的胰腺大多为局灶性坏死,无血管壁的破坏,无血栓形成,无血液淤滞(图1)。而未经治疗的模型组的胰腺大多出现出血及大面积的凝固性坏死(图2)。
, http://www.100md.com
2.3 模型组小血管变化
胰腺小叶间动脉血管明显扩张,管壁炎细胞浸润,血栓形成,管壁周围大量炎细胞浸润,胰腺局灶性坏死(图3)。叶间动脉壁大量炎细胞浸润,管壁完全破坏,腔内血栓形成、出血,伴胰腺组织大片凝固性坏死及大量炎细胞浸润(图4)。部分胰腺组织溶解、坏死及出血(图5)。
胰腺小叶内小血管高度扩张,管壁炎细胞浸润,血液淤滞,管壁破坏伴出血,周围胰腺组织凝固性坏死(图6)。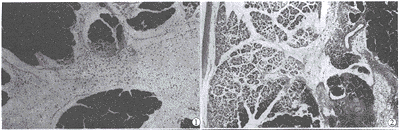
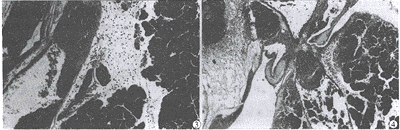
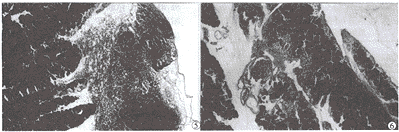
图1 治疗1 h组胰腺光镜片 胰腺呈局灶性坏死,伴炎细胞浸润,无血管扩张,无管壁破坏及血栓形成(RaoⅡ级) HE×200
, 百拇医药
图2 模型6 h组胰腺光镜片 多个小叶坏死,伴出血、坏死,周围大量炎细胞浸润(RaoⅢ级) HE×200
图3 模型1 h组胰腺光镜片 胰腺小叶叶间动脉血管明显扩张,管壁炎细胞浸润,血栓形成,胰腺呈局灶性坏死及出血(RaoⅢ级) HE×200
图4 模型6 h组胰腺光镜片 叶间动脉壁大量炎细胞浸润,白细胞附着在血管内皮细胞,管壁破坏,腔内血栓形成、出血,伴胰腺组织大片凝固性坏死(RaoⅢ级) HE×200
图5 模型6 h组胰腺光镜片 胰腺组织溶解坏死,血管壁破裂出血(RaoⅢ级) HE×200
图6 模型1 h组胰腺光镜片 胰腺小叶内小血管高度扩张,管壁炎细胞浸润,血液淤滞,管壁破坏出血,周围胰腺组织呈多灶状凝固性坏死(RaoⅢ级) HE×200
, http://www.100md.com 3 讨论
长期以来,一直认为胰腺组织受胰蛋白酶的自身消化作用是引起急性出血坏死性胰腺炎的主要原因[3]。目前对本病的治疗方法主要是抑制胰液的分泌,抑制酶的活性,然而治疗效果并不理想,病死率高达50%左右。
近年来,许多学者开始逐步认识到胰腺局部微循环障碍在本病发病中占有更重要的地位。本实验用多普勒仪对对照组、胰腺炎模型组和黄腐酸钠治疗组大鼠进行胰腺尾部微循环测定,并用光镜对各组动物的胰腺进行病理形态观察。发现模型组较对照组出现明显的微循环障碍,并出现较严重的胰腺组织出血、坏死。SF治疗组的微循环明显改善,胰腺组织出血、坏死较轻,呈局灶型,说明微循环障碍的改善可防止胰腺组织的出血坏死。
Bassi等人认为[4]:微循环障碍在急性出血坏死性胰腺炎的早期已经出现,毛细血管通透性增强,小血管内血栓形成,胰腺组织因缺血而出现出血、坏死;另外,胰腺微循环紊乱及障碍,诱发胰腺细胞缺氧,提高了胰腺细胞的可消化性。Klar等人认为胆汁对胰腺血管壁有直接损伤作用[5],引起微血管收缩及通透性的改变,通过激活补体系统可加重白细胞与血管内皮的相互作用。该作用在急性出血坏死性胰腺炎血管损伤方面是十分重要的。本实验观察到小叶间动脉及胰腺小叶内小血管管壁均有白细胞浸润,血液淤滞,周围组织大量白细胞浸润,管壁破坏,伴血栓形成及出血,胰腺组织出现凝固性坏死,但保留了胰腺组织的结构和影像,说明是缺血性坏死(梗死)。
, 百拇医药
以上形态学变化支持在血管壁损伤、血栓形成、微循环障碍的基础上引起局部胰腺组织缺血、坏死、管壁破坏而出血。但在胰腺出血、坏死中,也不能忽视酶的作用。Knoefel认为还不能确切地把胰腺微循环障碍作为急性胰腺炎坏死的主要原因[6],酶的作用引起胰腺损害,而
伴有继发性微循环障碍也是可能的。经本实验观察结果分析,胰腺坏死大部分为凝固性坏死,而少量呈溶解、出血坏死。参考以上文献分析的病理结果,推测前者是由微循环障碍引起,后者可能是由于酶的自身消化作用引起胰腺的溶解、出血、坏死。
微循环障碍在胆汁诱发的急性出血坏死性胰腺炎的发病中占主导地位,而酶的消化作用仍然存在,并伴有继发性微循环障碍损伤的可能性。因此,在本病的治疗中,不能单纯应用抑制酶分泌及酶活性的药物,而应注意改善胰腺局部微循环。
参考文献
, 百拇医药 1 薛建国,王宇,许元弟.建立大鼠急性出血坏死性胰腺炎模型方法的改进.中华实验外科杂志,1994,11(5):313
2 Rao S S, Watt L A, Donaldson L A, et al. A serial histologic study of the development and progression of acute pancreatitis in the rat. Am J Pathol, 1981, 103:39~46
3 武忠弼.病理学.第4版.北京:人民卫生出版社,1996.307~309
4 Bassi D, Kollias N, Castilo C F, et al. Impairment of pancreatic microcirculation correlates with the severity of acute experimental pancreatitis. J Am Coll Surg, 1994, 179(3):257~264
, 百拇医药
5 Klar E, Mall G, Messmer K, et al. Improvement of impaired pancreatic microcirculation by isovolemic hemodilution protects pancreatic morphology in acute biliary pancreatitis. Surg Gynecol Obstet, 1993, 174:144~150
6 Knoefel W T, Kollias N, Warshaw A L, et al. Pancreatic microcirculatory changes in experimental pancreatitis of graded severity in the rat. Surgery, 1994,116(5):904
收稿日期:1998-03-15, 百拇医药
单位:陈瑞芬 宋爱利 刘国贞 曹文军 首都医科大学病理学教研室;袁标 陈佛 来首都医科大学附属北京同仁医院外科
关键词:胰腺炎;微循环;黄腐酸钠;病理变化
首都医科大学学报990107 提要: 为探讨急性出血坏死性胰腺炎的发病机制,测定了胰腺炎动物模型组、正常对照组和黄腐酸钠治疗组3组大鼠的胰尾部微循环,并进行病理形态学的观察。发现:黄腐酸钠对急性出血坏死性胰腺炎有明显疗效。结果提示:胰腺微循环障碍在胰腺炎的发病中占有重要地位,为临床治疗提供了理论基础。
中图分类号: R657.51
Morphologic Observation and Pathogenesis Discussion on Acute Haemorrhagic Necrotic Pancreatitis
, http://www.100md.com
Chen Ruifen, Song Aili, Liu Guozhen, Cao Wenjun
Department of Pathology, Capital University of Medical Sciences
Yuan Biao, Chen Fulai
Department of Surgery, Beijing Tongren Hospital,Affiliate of Capital University of Medical Sciences
Abstract: The rats were divided into three groups: Normal control group, acute pancreatitis model group and treated group by sodium fulvate(SF). In pancreas tail microcirculation was measured and pathologic sections were examined. It was found that SF had beneficial effects on acute haemorrhagic necrotic pancreatitis. The results indicated that microcirculatory impairment may play an important role in pancreatitis pathogenesis. The theoretical basis was provided for clinical treatment.
, 百拇医药
Key words: pancreatitis; microcirculation; sodium fulvate; pathologic change
急性出血坏死性胰腺炎发病机制十分复杂,对它的治疗主要是抑制胰液分泌、抑制酶的活性;其理论依据是胰酶自身消化的病因学说。而这些治疗措施往往不能奏效,以至于本病的病死率高达50%左右。许多学者通过长期的临床及实验研究,逐步认识到胰腺局部微循环障碍在本病的发病中起着一定作用。本研究通过观察急性出血坏死性胰腺炎动物模型的病理形态变化及用黄腐酸钠治疗后微循环的变化,初步探讨其发病机制。
1 材料和方法
1.1 材料
90只健康雄性Wistar大鼠,体质量300~500 g,由首都医科大学动物中心提供。
, 百拇医药 仪器:瑞典产激光多普勒血流计(PF-Ⅱ型)。
药品:0.5%黄腐酸钠(SF),河南巩义制药厂。5%牛磺胆酸钠液(Ward Blenkinsop Co LTD,英国)。
1.2 方法
参照薛建国方法[1],采用胰腺被膜下注射5%牛磺胆酸钠方法建立急性出血坏死性胰腺炎动物模型。
实验分为正常对照组、胰腺炎模型组和治疗组3组,每组30只,各组以1、6 h为观察时间点,随机分为2个亚组,每亚组15只。
正常对照组:动物开腹后,胰腺组织内未注射任何液体,10 min内静点乳酸林格液10 mL/kg,分为对照1 h(1 h观察)和对照6 h(6 h观察)2组。
胰腺炎模型组:胰腺被膜下注射5%牛磺胆酸钠液,然后10 min内静点10 mL/kg乳酸林格液,分为模型1 h(1 h观察)和模型6 h(6 h观察)2组。
, 百拇医药
治疗组:胰腺被膜下注射5%牛磺胆酸钠液,然后10 min内静点0.5%SF 10 mL/kg,分为治疗1 h(1 h观察)和治疗6 h(6 h观察)2组。
3组分别于静滴1 h及6 h,用激光多普勒血流计,测定胰腺尾部微循环改变。取出胰腺,尾部取材,经常规固定、包埋、切片、染色,光镜观察。参照Rao胰腺炎病理半定量评分标准[2],分为3级:Ⅰ级:水肿型胰腺炎,胰腺间质水肿,少量炎细胞浸润;Ⅱ级:局灶坏死型,胰腺组织充血、水肿、坏死局限在1~2个胰腺小叶内,伴炎细胞浸润;Ⅲ级:多个小叶坏死,伴出血,坏死组织周围出现大量炎细胞浸润。
统计学方法:对于多组计量资料使用方差分析方法,对于计数资料使用确切概率计算方法。
2 结果
2.1 胰腺尾部微循环变化
, http://www.100md.com
各实验组及正常对照组分别在静点1、6 h,用激光多普勒血流计测定胰腺尾部30 s微循环改变,结果见表1。
表1 胰腺尾部微循环变化 V 分组
1 h
6 h
对照组
30.86±7.96
32.79±5.85
模型组
13.72±5.06*
15.65±4.69*
, 百拇医药
治疗组
24.70±6.51
20.67±4.56
*与对照组和治疗组比较P<0.05
由表1可见模型组较对照组血流量明显减少(P<0.05);治疗组较模型组血流量显著增加(P<0.05)。说明胰腺炎时出现明显微循环障碍,而SF治疗对胰腺微循环有明显改善作用。
2.2 胰腺尾部组织光镜检查结果
模型1、6 h组和治疗1、6 h组胰腺尾部组织光镜检查结果见表2。
表2 模型1、6 h组和治疗1、6 h组胰腺尾部组织半定量病理评分结果 组别
, http://www.100md.com 病理半定量分级(Rao法)
Ⅲ
Ⅱ
Ⅰ
模型1 h组
10
5
0
模型6 h组
14
1
0
治疗1 h组
, 百拇医药
2**
13**
0
治疗6 h组
4△△
11△△
0
**与模型1 h组比较P<0.01
△△与模型6 h组比较P<0.01
用SF治疗组大鼠的胰腺大多为局灶性坏死,无血管壁的破坏,无血栓形成,无血液淤滞(图1)。而未经治疗的模型组的胰腺大多出现出血及大面积的凝固性坏死(图2)。
, http://www.100md.com
2.3 模型组小血管变化
胰腺小叶间动脉血管明显扩张,管壁炎细胞浸润,血栓形成,管壁周围大量炎细胞浸润,胰腺局灶性坏死(图3)。叶间动脉壁大量炎细胞浸润,管壁完全破坏,腔内血栓形成、出血,伴胰腺组织大片凝固性坏死及大量炎细胞浸润(图4)。部分胰腺组织溶解、坏死及出血(图5)。
胰腺小叶内小血管高度扩张,管壁炎细胞浸润,血液淤滞,管壁破坏伴出血,周围胰腺组织凝固性坏死(图6)。



图1 治疗1 h组胰腺光镜片 胰腺呈局灶性坏死,伴炎细胞浸润,无血管扩张,无管壁破坏及血栓形成(RaoⅡ级) HE×200
, 百拇医药
图2 模型6 h组胰腺光镜片 多个小叶坏死,伴出血、坏死,周围大量炎细胞浸润(RaoⅢ级) HE×200
图3 模型1 h组胰腺光镜片 胰腺小叶叶间动脉血管明显扩张,管壁炎细胞浸润,血栓形成,胰腺呈局灶性坏死及出血(RaoⅢ级) HE×200
图4 模型6 h组胰腺光镜片 叶间动脉壁大量炎细胞浸润,白细胞附着在血管内皮细胞,管壁破坏,腔内血栓形成、出血,伴胰腺组织大片凝固性坏死(RaoⅢ级) HE×200
图5 模型6 h组胰腺光镜片 胰腺组织溶解坏死,血管壁破裂出血(RaoⅢ级) HE×200
图6 模型1 h组胰腺光镜片 胰腺小叶内小血管高度扩张,管壁炎细胞浸润,血液淤滞,管壁破坏出血,周围胰腺组织呈多灶状凝固性坏死(RaoⅢ级) HE×200
, http://www.100md.com 3 讨论
长期以来,一直认为胰腺组织受胰蛋白酶的自身消化作用是引起急性出血坏死性胰腺炎的主要原因[3]。目前对本病的治疗方法主要是抑制胰液的分泌,抑制酶的活性,然而治疗效果并不理想,病死率高达50%左右。
近年来,许多学者开始逐步认识到胰腺局部微循环障碍在本病发病中占有更重要的地位。本实验用多普勒仪对对照组、胰腺炎模型组和黄腐酸钠治疗组大鼠进行胰腺尾部微循环测定,并用光镜对各组动物的胰腺进行病理形态观察。发现模型组较对照组出现明显的微循环障碍,并出现较严重的胰腺组织出血、坏死。SF治疗组的微循环明显改善,胰腺组织出血、坏死较轻,呈局灶型,说明微循环障碍的改善可防止胰腺组织的出血坏死。
Bassi等人认为[4]:微循环障碍在急性出血坏死性胰腺炎的早期已经出现,毛细血管通透性增强,小血管内血栓形成,胰腺组织因缺血而出现出血、坏死;另外,胰腺微循环紊乱及障碍,诱发胰腺细胞缺氧,提高了胰腺细胞的可消化性。Klar等人认为胆汁对胰腺血管壁有直接损伤作用[5],引起微血管收缩及通透性的改变,通过激活补体系统可加重白细胞与血管内皮的相互作用。该作用在急性出血坏死性胰腺炎血管损伤方面是十分重要的。本实验观察到小叶间动脉及胰腺小叶内小血管管壁均有白细胞浸润,血液淤滞,周围组织大量白细胞浸润,管壁破坏,伴血栓形成及出血,胰腺组织出现凝固性坏死,但保留了胰腺组织的结构和影像,说明是缺血性坏死(梗死)。
, 百拇医药
以上形态学变化支持在血管壁损伤、血栓形成、微循环障碍的基础上引起局部胰腺组织缺血、坏死、管壁破坏而出血。但在胰腺出血、坏死中,也不能忽视酶的作用。Knoefel认为还不能确切地把胰腺微循环障碍作为急性胰腺炎坏死的主要原因[6],酶的作用引起胰腺损害,而
伴有继发性微循环障碍也是可能的。经本实验观察结果分析,胰腺坏死大部分为凝固性坏死,而少量呈溶解、出血坏死。参考以上文献分析的病理结果,推测前者是由微循环障碍引起,后者可能是由于酶的自身消化作用引起胰腺的溶解、出血、坏死。
微循环障碍在胆汁诱发的急性出血坏死性胰腺炎的发病中占主导地位,而酶的消化作用仍然存在,并伴有继发性微循环障碍损伤的可能性。因此,在本病的治疗中,不能单纯应用抑制酶分泌及酶活性的药物,而应注意改善胰腺局部微循环。
参考文献
, 百拇医药 1 薛建国,王宇,许元弟.建立大鼠急性出血坏死性胰腺炎模型方法的改进.中华实验外科杂志,1994,11(5):313
2 Rao S S, Watt L A, Donaldson L A, et al. A serial histologic study of the development and progression of acute pancreatitis in the rat. Am J Pathol, 1981, 103:39~46
3 武忠弼.病理学.第4版.北京:人民卫生出版社,1996.307~309
4 Bassi D, Kollias N, Castilo C F, et al. Impairment of pancreatic microcirculation correlates with the severity of acute experimental pancreatitis. J Am Coll Surg, 1994, 179(3):257~264
, 百拇医药
5 Klar E, Mall G, Messmer K, et al. Improvement of impaired pancreatic microcirculation by isovolemic hemodilution protects pancreatic morphology in acute biliary pancreatitis. Surg Gynecol Obstet, 1993, 174:144~150
6 Knoefel W T, Kollias N, Warshaw A L, et al. Pancreatic microcirculatory changes in experimental pancreatitis of graded severity in the rat. Surgery, 1994,116(5):904
收稿日期:1998-03-15, 百拇医药