������Ѫ�ܲ���������֢ͪ�����Ի��Ե�Ԥ�����������
���ߣ�Ӧ���� ����ǫ ���� ������
��λ������ҽѧԺ������Ժ(325027)
�ؼ��ʣ�
����ҽѧԺѧ��990223 ������Ѫ�ܲ�(ACVD)�ϲ�����֢ͪ�����Ի���(NKHDC)�����ʸߣ�ACVD����NKHDC����NKHDC�ֿɼ���ACVD������ͨ���Խ�7�걾Ժ���ε�24��ACVD����NKHDC���ٴ��ص㼰�й��������������з�������̽������Ԥ�������ԡ�
1 �ٴ�����
1.1 һ�����ϣ�24������15����Ů9��������50��87�꣬ƽ��70.8�꣬��Ѫ������16����ȱѪ������6�������������2��������ͷCT��MRɨ��֤ʵ�������в���������ʷ5����ȫ��������ʷ���������Ͼ�δ����������
, ��Ĵҽҩ
1.2 �ٴ����ּ����飺20����ƫ̱֢״������Ĥ�̼�����5����ȥƤ��ǿֱ�鴤2����CT��MRɨ�裺����Թ���4�������ǻ��2�������ԡ����ڳ�Ѫ16��������������ϵͳ8�����������ҳ�Ѫ2�����״μ��������λ����15mm��9����ACVD����NKHDC��24Сʱ����ʶ�ϰ���Ѫ�ǡ�Ѫ�ơ�Ѫ����ѹ��Ԥ��Ĺ�ϵ����1��ÿ2��4h����һ�Σ�ȡ4�μ���ĸ�ֵ��Ϊƽ��ֵͳ�ơ�
��1 Ԥ������ʶ�ϰ��̶ȡ�Ѫ�ǡ�Ѫ�ơ�Ѫ����ѹ�Ĺ�ϵ(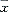 ��s) ��ʶ
��s) ��ʶ
״̬
����
��
����
��
, ��Ĵҽҩ
Ѫ��
(mmol/L)
Ѫ��
(mmol/L)
Ѫ����ѹ
(mOsm/L)
��˯
4
0
28.60��6.89
152.18��6.34
354.70��12.34
, ��Ĵҽҩ ��˯
2
0
34.00��4.95
155.90��2.26
362.40��2.12
����
2
2
43.60��1.56
171.45��6.01
407.20��12.02
, ��Ĵҽҩ dz����
7
3
32.10��5.61
162.36��4.49
378.23��14.52
�����
9
5
35.17��7.63
162.91��6.55
387.86��17.55
, http://www.100md.com 1.3 ����֢������������֢15�����β���Ⱦ7��������������Ѫ8��(����1�������β���Ⱦ)������������˥��2��(��β���Ⱦ����������Ѫ��1��)��
1.4 ���Ƽ�ת�飺ACVD���Գ�Ѫ���Թ�������ԭ�����Գ��洦����NKHDC�貹Һ��С�����ȵ������ƣ�������θ�ܱ����¿�ˮ������֢���֢��������ת14����������10��(�Զ���Ժ2��)������ʶ�ϰ�״̬��Ԥ��Ĺ�ϵ����1�����ھ�Ϊ����Ի�˫������������ߡ�
Ԥ�����йػ������Ĺ�ϵ����2(Ѫ�ǡ�Ѫ�ơ���ѹȡ��1ֵ��WBC��NֵΪ��1��2����εľ�ֵ)����2 ACVD����NKHDC��Ԥ����Ѫ�ǡ�Ѫ�ơ�Ѫ����ѹ��
Ѫ��ϸ��������������ϸ���Ĺ�ϵ(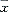 ��s) ���
��s) ���
����
, ��Ĵҽҩ
Ѫ��(mmol/L)
Ѫ��(mmol/L)
Ѫ����ѹ(mmol/L)
��ϸ������(10g/L)
������ϸ��(%)
�����
14
33.20��6.69
157.41��5.61**
367.34��14.44������
10.05��1.65**
, ��Ĵҽҩ
79.71��4.32
������
10
34.66��7.75
166.21��6.55
394.21��18.84
14.76��2.90
86.50��4.03***
�벡����ȣ�**P<0.01��***P<0.001
Ԥ���벢��NKHDCʱ��Ĺ�ϵ����3��Ԥ��������ǰ��Ѫ�ǡ�Ѫ�Ʊ仯�Ĺ�ϵ����4(����ǰֵΪ�����λ���ľ�ֵ)��
, ��Ĵҽҩ
��3 Ԥ���뷢��ACVD����NKHDCʱ��Ĺ�ϵ ���
����(n)
<72h
>120h
ƽ��ʱ��(h)
�����
14
14
0
25.43��15.65***
������
10
, http://www.100md.com
5
5
91.70��56.41
�벡����ȣ�***P<0.001��4 ������������NKHDC���������ƺ�����ǰѪ�ǡ�Ѫ�ơ�Ѫ����ѹ�Ĺ�ϵ(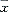 ��s) ��Ŀ
��s) ��Ŀ
����
Ѫ��
(mmol/L)
Ѫ��
(mmol/L)
Ѫ����ѹ
, ��Ĵҽҩ
(mOsm/L)
��������
10
34.66��7.69***
166.23��6.58
394.19��18.84
����ǰ
10
18.17��8.08*
170.53��4.04
387.46��15.25
, ��Ĵҽҩ
������ǰ�ȣ�***P<0.001
10������������1����ACVD����NKHDC3���������3����4��6��������6����6��9��������15������������֢��������9����9������������֢�߽�1������������������֢��IJ������������ߡ�
���������д���Թ���2�����������Գ�Ѫ2�������Ի���ڳ�Ѫ��������ϵͳ6������������������λ��>15mm��
2 ����
ACVD����NKHDC�����ʸߴ�50%��70%[1]������Ϊ41.7%�������ϱ���������Ѫ֢�ķ�������չ�̶���Ԥ���������[2]�����ı�2��4��ʾ���������ػ�����ĸ���Ѫ֢��NKHDC(Ѫ��>160mmol/L����ѹ>370mOsm/L)��Ԥ�ѡ�Ѫ����ѹ��Ҫȡ����Ѫ��Ũ�ȣ�ACVDʱ�������Կڿ����༰��ѹ������������ADH�����쳣���٣���ȩ��ͪ���ڹ����������������Դ�Ը���Ѫ֢�������Ը���Ѫ֢�����벡���ۼ������������ԡ����幦�����������йأ��DZ�Σ�źţ�Ԥ��[3��4]����������������8��Ϊ���Ի����ҳ�Ѫ��������ϵͳ�ߣ���2��Ϊ����Թ����ߣ����߽ṹ��λ��>15mm���Ʋ�ϵ�������������µ���Դ�Ը���Ѫ֢��ͬʱACVDʱ�ڷ���������Ѫ��Ƥ�ʴ�������Ӱ����ߣ����������ͣ��Ӷ��������ظ�Ѫ�Ƕ����ظ�������3��ʾ������(3����)����NKHDC�Ļ��ߴ��Ԥ�����ã����ֳ�(5��7���)��Ԥ�ѣ���������������ԡ��Ʋ�3���ڳ���NKHDC�߿���ϵ��ˮ��Ӧ�á���ˮ���㼰������ʧˮ���£����ھ�������5��7�����ָ��ơ�����ѹ����������Դ�Եģ�Ԥ��
, ��Ĵҽҩ
��2����ʾ��Ԥ����WBC������������ϸ��(N)�ĸߵͳ���������أ�WBC��NԽ�ߣ�Ԥ��Խ������ױ���[5]һ�¡�����������Ǽ����WBC���������½���ͨ���ͷŸ��ֹ������Pø��Ȼ�������ֱ�ӻ��ӵ�Ӱ����Ѫ�����ƻ�Ѫ�����ϡ�����ʵ����ʵ���䶾�����á�
�ٴ����ϼ���1��ʾ��ACVD����NKHDC���ڼ�Ϊ����Ի���������������Ԥ�ѣ����ƺ�תΪ����Ի�����������Ԥ���ն�������������֢�Ļ���Ԥ��������Ϊ60%��ռ��������������90%��
�����������������б�����Ԥ�ѣ�������Գ���48��72hδ��ת���������˫������������ߣ���ACVD���������������ظ���Ѫ֢����72h��δ�ܾ����ߣ��۾��������ƺ�Ѫ�������½���Ѫ�Ʋ����������ߣ�����Ѫ����Ѫ�Ƿ�������(�������Ը���Ѫ֢��)����Ѫ��WBC������N�������������ߣ��ݺϲ����ظ�Ⱦ������������Ѫ������˥����������֢�ߣ���ACVD����Ϊ����Թ��������Գ�Ѫ�����ҳ�Ѫ����������ϵͳ���Լ����߽ṹ��λ����>15mm�ߡ�
, http://www.100md.com
Ϊ��ֹ���緢��ACVD����NKHDC����ACVD����Ӧ���漱��ⶨѪ�ǡ�Ѫ�ơ�Ѫ�ء����ص�������ʱ���顣����ACVDʱ�����ø����Ǽ�������ˮ��������Ƥ�ʼ��أ����������θ��ֲ���֢��Ӧ���Ը�Ѫ�ǿɸ���Ѫ��ˮƽӦ��С�������ȵ��أ��Բ��ܽ�ʳ(�������>24h)�ߣ�Ӧ�����[6��7]��
3 �����
[1] �����䣬���࣬�ű��µ�����.Σ�ز�ҽѧ.������Ƽ�������湫˾��1996.648
[2] �����ң��ƶܣ���С����.����Ѫ֢38���ٴ�����.�й�ʵ���ڿ���־��1993��13(11)��657
[3] �����ӣ�������.���������л���Ѫ���ơ���Ũ�ȸı估�ٴ�����.�й�ʵ���ڿ���־��1994��14(9)��547
[4] ����豣�����־�����ʵ�����.�й���Ѫ�ܲ�����ר���ۼ�.���������������磬1995.115
[5] ���������ˣ���־�յ�.��ϸ���������й�ϵ���ٴ���̬�о�.�ٴ���ѧ��־��1995��8(6)��343
[6] Ǯ���ң��־���.�����кϲ�����֢ͪ�����ۺ���.�ٴ���ѧ��־��1994��7(4)��231
[7] ���㺣������������.������������Ѫ�Ǹ�����ͪ�Ի���3��.�й�Σ�ز�����ҽѧ��1997��9(6)��377
(�ո壺1998-07-15���أ�1998-11-13), ��Ĵҽҩ
��λ������ҽѧԺ������Ժ(325027)
�ؼ��ʣ�
����ҽѧԺѧ��990223 ������Ѫ�ܲ�(ACVD)�ϲ�����֢ͪ�����Ի���(NKHDC)�����ʸߣ�ACVD����NKHDC����NKHDC�ֿɼ���ACVD������ͨ���Խ�7�걾Ժ���ε�24��ACVD����NKHDC���ٴ��ص㼰�й��������������з�������̽������Ԥ�������ԡ�
1 �ٴ�����
1.1 һ�����ϣ�24������15����Ů9��������50��87�꣬ƽ��70.8�꣬��Ѫ������16����ȱѪ������6�������������2��������ͷCT��MRɨ��֤ʵ�������в���������ʷ5����ȫ��������ʷ���������Ͼ�δ����������
, ��Ĵҽҩ
1.2 �ٴ����ּ����飺20����ƫ̱֢״������Ĥ�̼�����5����ȥƤ��ǿֱ�鴤2����CT��MRɨ�裺����Թ���4�������ǻ��2�������ԡ����ڳ�Ѫ16��������������ϵͳ8�����������ҳ�Ѫ2�����״μ��������λ����15mm��9����ACVD����NKHDC��24Сʱ����ʶ�ϰ���Ѫ�ǡ�Ѫ�ơ�Ѫ����ѹ��Ԥ��Ĺ�ϵ����1��ÿ2��4h����һ�Σ�ȡ4�μ���ĸ�ֵ��Ϊƽ��ֵͳ�ơ�
��1 Ԥ������ʶ�ϰ��̶ȡ�Ѫ�ǡ�Ѫ�ơ�Ѫ����ѹ�Ĺ�ϵ(
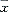 ��s) ��ʶ
��s) ��ʶ״̬
����
��
����
��
, ��Ĵҽҩ
Ѫ��
(mmol/L)
Ѫ��
(mmol/L)
Ѫ����ѹ
(mOsm/L)
��˯
4
0
28.60��6.89
152.18��6.34
354.70��12.34
, ��Ĵҽҩ ��˯
2
0
34.00��4.95
155.90��2.26
362.40��2.12
����
2
2
43.60��1.56
171.45��6.01
407.20��12.02
, ��Ĵҽҩ dz����
7
3
32.10��5.61
162.36��4.49
378.23��14.52
�����
9
5
35.17��7.63
162.91��6.55
387.86��17.55
, http://www.100md.com 1.3 ����֢������������֢15�����β���Ⱦ7��������������Ѫ8��(����1�������β���Ⱦ)������������˥��2��(��β���Ⱦ����������Ѫ��1��)��
1.4 ���Ƽ�ת�飺ACVD���Գ�Ѫ���Թ�������ԭ�����Գ��洦����NKHDC�貹Һ��С�����ȵ������ƣ�������θ�ܱ����¿�ˮ������֢���֢��������ת14����������10��(�Զ���Ժ2��)������ʶ�ϰ�״̬��Ԥ��Ĺ�ϵ����1�����ھ�Ϊ����Ի�˫������������ߡ�
Ԥ�����йػ������Ĺ�ϵ����2(Ѫ�ǡ�Ѫ�ơ���ѹȡ��1ֵ��WBC��NֵΪ��1��2����εľ�ֵ)����2 ACVD����NKHDC��Ԥ����Ѫ�ǡ�Ѫ�ơ�Ѫ����ѹ��
Ѫ��ϸ��������������ϸ���Ĺ�ϵ(
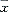 ��s) ���
��s) �������
, ��Ĵҽҩ
Ѫ��(mmol/L)
Ѫ��(mmol/L)
Ѫ����ѹ(mmol/L)
��ϸ������(10g/L)
������ϸ��(%)
�����
14
33.20��6.69
157.41��5.61**
367.34��14.44������
10.05��1.65**
, ��Ĵҽҩ
79.71��4.32
������
10
34.66��7.75
166.21��6.55
394.21��18.84
14.76��2.90
86.50��4.03***
�벡����ȣ�**P<0.01��***P<0.001
Ԥ���벢��NKHDCʱ��Ĺ�ϵ����3��Ԥ��������ǰ��Ѫ�ǡ�Ѫ�Ʊ仯�Ĺ�ϵ����4(����ǰֵΪ�����λ���ľ�ֵ)��
, ��Ĵҽҩ
��3 Ԥ���뷢��ACVD����NKHDCʱ��Ĺ�ϵ ���
����(n)
<72h
>120h
ƽ��ʱ��(h)
�����
14
14
0
25.43��15.65***
������
10
, http://www.100md.com
5
5
91.70��56.41
�벡����ȣ�***P<0.001��4 ������������NKHDC���������ƺ�����ǰѪ�ǡ�Ѫ�ơ�Ѫ����ѹ�Ĺ�ϵ(
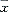 ��s) ��Ŀ
��s) ��Ŀ����
Ѫ��
(mmol/L)
Ѫ��
(mmol/L)
Ѫ����ѹ
, ��Ĵҽҩ
(mOsm/L)
��������
10
34.66��7.69***
166.23��6.58
394.19��18.84
����ǰ
10
18.17��8.08*
170.53��4.04
387.46��15.25
, ��Ĵҽҩ
������ǰ�ȣ�***P<0.001
10������������1����ACVD����NKHDC3���������3����4��6��������6����6��9��������15������������֢��������9����9������������֢�߽�1������������������֢��IJ������������ߡ�
���������д���Թ���2�����������Գ�Ѫ2�������Ի���ڳ�Ѫ��������ϵͳ6������������������λ��>15mm��
2 ����
ACVD����NKHDC�����ʸߴ�50%��70%[1]������Ϊ41.7%�������ϱ���������Ѫ֢�ķ�������չ�̶���Ԥ���������[2]�����ı�2��4��ʾ���������ػ�����ĸ���Ѫ֢��NKHDC(Ѫ��>160mmol/L����ѹ>370mOsm/L)��Ԥ�ѡ�Ѫ����ѹ��Ҫȡ����Ѫ��Ũ�ȣ�ACVDʱ�������Կڿ����༰��ѹ������������ADH�����쳣���٣���ȩ��ͪ���ڹ����������������Դ�Ը���Ѫ֢�������Ը���Ѫ֢�����벡���ۼ������������ԡ����幦�����������йأ��DZ�Σ�źţ�Ԥ��[3��4]����������������8��Ϊ���Ի����ҳ�Ѫ��������ϵͳ�ߣ���2��Ϊ����Թ����ߣ����߽ṹ��λ��>15mm���Ʋ�ϵ�������������µ���Դ�Ը���Ѫ֢��ͬʱACVDʱ�ڷ���������Ѫ��Ƥ�ʴ�������Ӱ����ߣ����������ͣ��Ӷ��������ظ�Ѫ�Ƕ����ظ�������3��ʾ������(3����)����NKHDC�Ļ��ߴ��Ԥ�����ã����ֳ�(5��7���)��Ԥ�ѣ���������������ԡ��Ʋ�3���ڳ���NKHDC�߿���ϵ��ˮ��Ӧ�á���ˮ���㼰������ʧˮ���£����ھ�������5��7�����ָ��ơ�����ѹ����������Դ�Եģ�Ԥ��
, ��Ĵҽҩ
��2����ʾ��Ԥ����WBC������������ϸ��(N)�ĸߵͳ���������أ�WBC��NԽ�ߣ�Ԥ��Խ������ױ���[5]һ�¡�����������Ǽ����WBC���������½���ͨ���ͷŸ��ֹ������Pø��Ȼ�������ֱ�ӻ��ӵ�Ӱ����Ѫ�����ƻ�Ѫ�����ϡ�����ʵ����ʵ���䶾�����á�
�ٴ����ϼ���1��ʾ��ACVD����NKHDC���ڼ�Ϊ����Ի���������������Ԥ�ѣ����ƺ�תΪ����Ի�����������Ԥ���ն�������������֢�Ļ���Ԥ��������Ϊ60%��ռ��������������90%��
�����������������б�����Ԥ�ѣ�������Գ���48��72hδ��ת���������˫������������ߣ���ACVD���������������ظ���Ѫ֢����72h��δ�ܾ����ߣ��۾��������ƺ�Ѫ�������½���Ѫ�Ʋ����������ߣ�����Ѫ����Ѫ�Ƿ�������(�������Ը���Ѫ֢��)����Ѫ��WBC������N�������������ߣ��ݺϲ����ظ�Ⱦ������������Ѫ������˥����������֢�ߣ���ACVD����Ϊ����Թ��������Գ�Ѫ�����ҳ�Ѫ����������ϵͳ���Լ����߽ṹ��λ����>15mm�ߡ�
, http://www.100md.com
Ϊ��ֹ���緢��ACVD����NKHDC����ACVD����Ӧ���漱��ⶨѪ�ǡ�Ѫ�ơ�Ѫ�ء����ص�������ʱ���顣����ACVDʱ�����ø����Ǽ�������ˮ��������Ƥ�ʼ��أ����������θ��ֲ���֢��Ӧ���Ը�Ѫ�ǿɸ���Ѫ��ˮƽӦ��С�������ȵ��أ��Բ��ܽ�ʳ(�������>24h)�ߣ�Ӧ�����[6��7]��
3 �����
[1] �����䣬���࣬�ű��µ�����.Σ�ز�ҽѧ.������Ƽ�������湫˾��1996.648
[2] �����ң��ƶܣ���С����.����Ѫ֢38���ٴ�����.�й�ʵ���ڿ���־��1993��13(11)��657
[3] �����ӣ�������.���������л���Ѫ���ơ���Ũ�ȸı估�ٴ�����.�й�ʵ���ڿ���־��1994��14(9)��547
[4] ����豣�����־�����ʵ�����.�й���Ѫ�ܲ�����ר���ۼ�.���������������磬1995.115
[5] ���������ˣ���־�յ�.��ϸ���������й�ϵ���ٴ���̬�о�.�ٴ���ѧ��־��1995��8(6)��343
[6] Ǯ���ң��־���.�����кϲ�����֢ͪ�����ۺ���.�ٴ���ѧ��־��1994��7(4)��231
[7] ���㺣������������.������������Ѫ�Ǹ�����ͪ�Ի���3��.�й�Σ�ز�����ҽѧ��1997��9(6)��377
(�ո壺1998-07-15���أ�1998-11-13), ��Ĵҽҩ