2型糖尿病急性脑梗死85例临床分析
 |
 |
[摘要]目的:研究脑梗死与糖尿病的关系。方法:对85例糖尿病合并急性脑梗死(DACI)资料进行回顾性分析,并与同期110例非糖尿病急性脑梗死(NDACI)作对比分析。结果:DACI组与NDACI组相比在病后神经功能缺损评分及CT检查结果以及预后等方面差异有统计学意义(P<0.01或P<0.05)。结论:糖尿病为脑梗死的重要致病因素之一。预防和治疗糖尿病对减少脑梗死的发生具有重要意义。
[关键词]糖尿病;脑梗死
[中图分类号] R587 [文献标识码]A [文章编号]1674-4721(2009)05(a)-056-02
糖尿病是脑血管病的重要危险因素之一,主要发生于2型糖尿病。已有资料显示,糖尿病合并脑血管病的发生率16.4%~18.6%,以脑梗死最为多见,明显高于出血性脑血管病,约占89.1%。对DACI患者85例与同期收治的110例NDACI患者作对比分析,报道如下:
1 资料与方法
1.1 一般资料
2003年4月~2006年6月,195例脑梗死患者均符合全国第四次脑血管病学术会议制定的脑血管病诊断标准,并经CT证实。根据既往是否有糖尿病分为两组。DACI组男性60例,女性25例,年龄55~70岁,平均62.5岁。其中合并高血压41例,冠心病18例。NDACI组男性78例,女性32例,年龄56~69岁,平均63.5岁。其中合并高血压患者62例,冠心病23例。
1.2 头颅CT检查结果
脑梗死患者按梗死直径分为轻度<25 mm,中度25~40 mm,重度>40 mm。
1.3治疗方法
给于吸氧,调控血压,改善循环,脑水肿明显者加用脱水剂降颅压,使用营养神经药,扩血管治疗,康复治疗及对症治疗,同时应用胰岛素控制血糖。
1.4 临床神经功能缺损程度评判
参照1980年全国第二次会议脑血管会议所定的评分标准,将神经功能缺损程度分为轻型(0~15分),中型(16~30分),重型(31~45分)。
1.5疗效评定
①基本痊愈:神经功能缺损评分减少91%~100%,病残程度0级;②显著进步:功能缺损评分减少46%~90%,病残程度1~3级;③进步:功能缺损评分减少18%~45%,生活能自理;④无效:功能缺损评分减少或增加在18%以内;⑤恶化:功能缺损评分增加18%以上;⑥死亡。基本痊愈+显著进步为显效,基本痊愈+显著进步+进步为有效。
1.6 统计学方法
数据以x±s表示,组间采用χ2检验。
2 结果
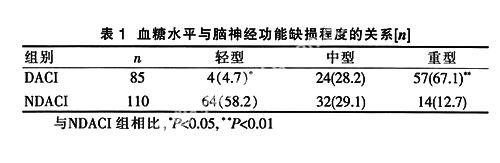
2.1血糖水平与脑神经功能缺损程度的关系
DACI组的脑神经功能轻、重型程度与NDACI组相比,差异有统计学意义,且血糖越高,脑神经功能缺损的程度越重,见表1。
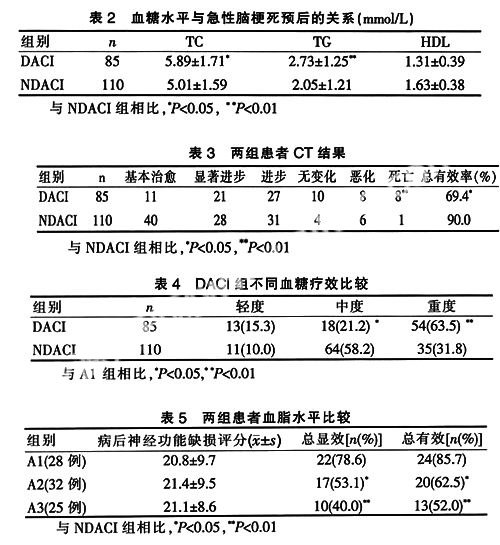
2.2血糖水平与急性脑梗死预后的关系
急性脑梗死严重程度随血糖升高加重,其好转率明显低于NDACI组(P<0.05),且病死率显著高于NDACI组(P<0.01),见表2。
2.3 CT检查结果见表3。
2.4 DACI组不同血糖疗效比较
患者在住院治疗期间血糖7.0~11.1 mmol/L(A1 组)与血糖11.2~16.6 mmol/L(A2组)及血糖≥16.7 mmol/L(A3组)患者总显效及总有效比较差异有统计学意义,血糖越高疗效越差,见表4。
2.5 两组患者血脂水平比较见表5。
3 讨论
糖尿病是脑梗死的主要危险因素之一,而脑梗死则是糖尿病死亡的重要原因。据报道,糖尿病患者的脑血管病发生率较无糖尿病者多2~4倍[1],且以脑梗死为多见。这与其广泛的血管病变和血液流变学改变有关。
血管壁的结构破坏是脑血管病发病的基础。糖尿病患者不仅颅内大血管和中等血管动脉粥样硬化严重,而且常伴有小动脉的硬化和毛细血管的微血管病[2]。糖尿病患者全身小血管和微血管的基本病变是希夫过碘酸(PAS)阳性物质沉着于血管内皮下,引起毛细血管基底膜增厚粗糙,脂肪样和透明变性,微血管内皮细胞功能失调,使管腔变窄。同时糖尿病患者常伴有不同程度的血液流变学异常,凝血机制失调,血小板功能异常,红细胞-2,3二磷酸甘油酸,糖化血红蛋白含量增高,血液呈现高凝状态,促进血栓形成。此外,糖尿病患者高密度脂蛋白降低以及脂肪代谢障碍,胆固醇的合成旺盛,脂质沉积在血管内皮上,促使管腔狭窄,血管弹性差,血流缓慢,脑灌注不足形成脑组织缺血缺氧[3]。而一旦脑梗死发生部位的脑细胞缺血缺氧,而不易在短期内建立有效的侧友循环,脑细胞很快凋亡,预后很差。同时糖尿病患者皮肤营养极差,容易继发感染,压疮,泌尿道、肺部感染,加重了病情发展,使致残率、病死率增高。
从本组报道可见,糖尿病并发脑梗死患者临床症状的轻重及病情的转归情况,与入院时血糖水平的高低有关。血糖水平越高,临床症状越重,神经功能恢复越差。高血糖有加重脑梗死的作用。高血糖加重缺血性脑损害的机制:①脑缺血缺氧时,糖的无氧酵解加速,乳酸生成增多,导致缺血区乳酸性酸中毒,神经元内线粒体肿胀和破坏,脑细胞水肿加重。②高血糖不利于脑缺血早期再灌注时钙离子的恢复,细胞内钙离子积聚,即钙超载是脑卒中脑损害的重要病理生理基础。③高血糖致血黏度增加,并引起弥漫性微小血管病变,影响侧支循环。④加剧内皮细胞水肿及胶质细胞损害,从而加重血脑屏障的损害。
本资料显示,患者多为老年,基础病多,常合并高血压,高血脂,与NDACI组相比,两组在血脂方面差异有统计学意义(P<0.05)。DACI组的胆固醇,三酰甘油明显高于对照组,而高密度脂蛋白则反之。由于糖尿病患者胰岛素分泌绝对或相对不足,引起的糖及脂肪代谢紊乱是动脉粥样硬化重要的物质基础[6]。高密度脂蛋白降低已被确认是一种独立的致动脉粥样硬化的危险因素,它的减少使其在体内清除胆固醇的能力下降,引起胆固醇积聚及血管病变的形成[7]。DACI组与NDACI组患者合并高血压分别占48.24%和56.36%,提示长期高血压可致动脉中层平滑肌细胞增生和纤维化,并有利于脂质在动脉内膜的沉积,而导致动脉粥样硬化。在糖尿病动脉硬化形成的理论中,近年来认为主要与内皮细胞损伤有关,高血糖、高血脂、高血压都是引起内皮损伤的原因[4-5]。所以,调整血脂控制血压对防治动脉硬化减少血栓形十分必要。
糖尿病是缺血性脑卒中的重要致病因素之一。因此,早期预防和治疗糖尿病,严格控制血糖,采用降血压,改善高黏血症等综合措施,对预防和减少脑卒中的发生,增加治愈率,减少致残率和病死率有重要意义。
[参考文献]
[1]许曼音.糖尿病学[M].上海:上海科学技术出版社,2003:435.
[2]孙丽艳,王怡,王卓尔.脑梗死并糖尿病56例临床分析[J].医师进修杂志,2000,23(5):62.
[3]陈阳军.高血压与脑梗死[J].国外医学:脑血管分册,2002,10(3):217-219.
[4]陈家伟.糖尿病动脉粥样硬化中的炎症机制[J].国外医学:内分泌学分册,2004,24(4):42.
[5]张杰,刘赛,苏玉文,等.血管内皮细胞与动脉粥样硬化的关系[J].中国实用内科杂志,2005,25(2):170.
[6]潘长玉.joslin糖尿病学[M].北京:人民卫生出版社,2007:49-52.
[7]林兰.现代中医糖尿病学[M].北京:人民卫生出版社,2008:4-437.
(收稿日期:2009-02-10), http://www.100md.com(康 威)