急性呼吸窘迫综合征(ARDS)(2)
引起ARDS的主要炎症细胞及作用
1 中性粒细胞
趋化物(活化PMN, 活化巨噬细胞,炎症因子,补体)趋化PMN至炎症区域,在肺毛细血管内被扣押,集聚,同时PMN的变形性下降,并通过黏附蛋白CDW18黏附在PCEC表面。
ARDS时PMN在肺内扣押是其介导肺毛细血管通透性增加,肺水肿,微血栓形成和肺泡上皮广泛损伤的关键。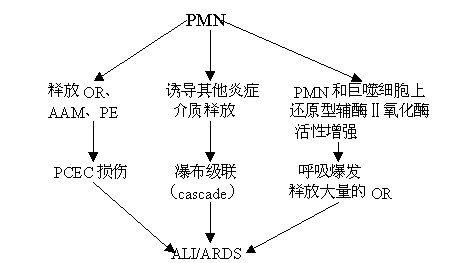
2 上皮细胞和内皮细胞
细胞屏障被破坏对ARDS预后非常重要,正常肺泡毛细血管膜(ACM)是典型的类脂孔生物膜,可阻止90%水溶性分子的跨膜转运。肺泡上皮细胞损伤后,膜孔增大,具有屏障作用的细胞脂层被剥脱,其渗透性增加。
3 单核-巨噬细胞系统
近年来,PMN在ARDS发病中的中心地位受到严重挑战,最直接的证据是,PMN严重低下时仍可发生ARDS。某些致病因子可不通过PMN,而直接损伤肺组织。肺巨噬细胞在ARDS发病中的作用,近来倍受重视。已发现ARDS发病的6-24小时,肺内巨噬细胞数量即迅速增加,且持续时间长。
ARDS发病中表面活性物质(PS)的作用
PS的主要功能:
1)降低气液界面的表面张力,防止肺泡萎缩。
2)保持适当的肺顺应性,减少呼吸功。
3)防止肺微血管内液渗入肺泡,减少肺水肿。
4)增强肺防御能力。
5)抑制AM呼吸爆发,防止大量OR产生。
ARDS 患者因PC-Ⅱ损伤,PS合成减少或消耗增多,活性降低,灭活增快,目前也认为,ARDS时,PS的含量并不减少,只是功能异常而已。
ARDS时病理生理改变
1 肺泡毛细血管膜通透性增加,蛋白渗出增加。
2 肺表面活性物质减少;
3 肺功能和血液动力学异常;
肺功能改变:肺容积和功能残气降低,肺顺应性降低,弥散功能障碍。
血液动力学异常:缺氧使血液循环加快,其他交换的平衡时间延长。因肺泡萎缩致V/Q比例失调,肺内分流可达30%以上。
ARDS患者肺病理改变
1、弥漫性肺泡损伤;
2、肺间质和实质水肿;
3、Ⅰ型肺泡上皮破坏,被增生的Ⅱ型肺泡上皮取代;
4、后期可出现肺纤维化;
5、肺毛细血管阻塞,形成肺动脉高压;
6、肺下垂部位出现肺不张;
7、肺泡中透明膜形成;, 百拇医药(曹兆龙)
1 中性粒细胞
趋化物(活化PMN, 活化巨噬细胞,炎症因子,补体)趋化PMN至炎症区域,在肺毛细血管内被扣押,集聚,同时PMN的变形性下降,并通过黏附蛋白CDW18黏附在PCEC表面。
ARDS时PMN在肺内扣押是其介导肺毛细血管通透性增加,肺水肿,微血栓形成和肺泡上皮广泛损伤的关键。

2 上皮细胞和内皮细胞
细胞屏障被破坏对ARDS预后非常重要,正常肺泡毛细血管膜(ACM)是典型的类脂孔生物膜,可阻止90%水溶性分子的跨膜转运。肺泡上皮细胞损伤后,膜孔增大,具有屏障作用的细胞脂层被剥脱,其渗透性增加。
3 单核-巨噬细胞系统
近年来,PMN在ARDS发病中的中心地位受到严重挑战,最直接的证据是,PMN严重低下时仍可发生ARDS。某些致病因子可不通过PMN,而直接损伤肺组织。肺巨噬细胞在ARDS发病中的作用,近来倍受重视。已发现ARDS发病的6-24小时,肺内巨噬细胞数量即迅速增加,且持续时间长。
ARDS发病中表面活性物质(PS)的作用
PS的主要功能:
1)降低气液界面的表面张力,防止肺泡萎缩。
2)保持适当的肺顺应性,减少呼吸功。
3)防止肺微血管内液渗入肺泡,减少肺水肿。
4)增强肺防御能力。
5)抑制AM呼吸爆发,防止大量OR产生。
ARDS 患者因PC-Ⅱ损伤,PS合成减少或消耗增多,活性降低,灭活增快,目前也认为,ARDS时,PS的含量并不减少,只是功能异常而已。
ARDS时病理生理改变
1 肺泡毛细血管膜通透性增加,蛋白渗出增加。
2 肺表面活性物质减少;
3 肺功能和血液动力学异常;
肺功能改变:肺容积和功能残气降低,肺顺应性降低,弥散功能障碍。
血液动力学异常:缺氧使血液循环加快,其他交换的平衡时间延长。因肺泡萎缩致V/Q比例失调,肺内分流可达30%以上。
ARDS患者肺病理改变
1、弥漫性肺泡损伤;
2、肺间质和实质水肿;
3、Ⅰ型肺泡上皮破坏,被增生的Ⅱ型肺泡上皮取代;
4、后期可出现肺纤维化;
5、肺毛细血管阻塞,形成肺动脉高压;
6、肺下垂部位出现肺不张;
7、肺泡中透明膜形成;, 百拇医药(曹兆龙)